今回のテーマはレベスティブ皮下注!一般名はテデュグルチド、短腸症候群の治療薬です!「えっ、どうやって効くの?」と、真っ先に頭に浮かんだ人も多いのではないでしょうか?調べてみると、なかなか興味深く、特にNSTで関わる薬剤師は絶対、押さえておきたい薬だと思いました。今回は、レベスティブ皮下注の特徴をまとめたので共有します。
レベスティブの基本情報
まずは基本情報の確認から。
| 製品名 | レベスティブ皮下注用3.8mg | レベスティブ皮下注用0.95mg |
|---|---|---|
| 発売 | 2021年8月 | 2023年6月 |
| 一般名 | テデュグルチド | |
| 規格 | 3.8mg/瓶 | 0.95mg/瓶 |
| 作用機序 | GLP-2アナログ製剤 | |
| 適応 | 短腸症候群 | |
| 用法用量 | 1日1回0.05mg/kgを皮下注射 | |
| 対象者 | ・体重20kg超 ・中等度以上の腎機能障害患者(クレアチニンクリアランス50mL/min未満)では体重40kg以上 ・体重10kg以上20kg以下 ・中等度以上の腎機能障害患者(クレアチニンクリアランス50mL/min未満)では体重20kg以上40kg以下 | ・体重10kg未満 ・中等度以上の腎機能障害患者(クレアチニンクリアランス50mL/min未満)では体重20kg未満 ・体重10kg以上20kg以下 ・中等度以上の腎機能障害患者(クレアチニンクリアランス50mL/min未満)では体重20kg以上40kg以下 |
| 禁忌 | ・本剤の成分に対して過敏症の既往歴のある患者 ・胃腸、肝胆道系又は膵臓に悪性腫瘍を有する患者 ・過去5年以内に、胃腸、肝胆道系又は膵臓に悪性腫瘍の既往歴のある患者 | |
| 重大な副作用 | 腸ポリープ、腸閉塞、消化管ストーマの閉塞、胆嚢・胆道障害、膵疾患、体液貯留 | |
| 薬価 | 73,683円/瓶 | 18,421円/瓶 |
ポイントは大きく6つです。
- 短腸症候群とは
- 有効性
- 作用機序
- 対象患者
- 投与方法
- 注意すべき副作用
順番に見ていきましょう。
レベスティブの適応、短腸症候群とは?
まず1つ目のポイント、レベスティブの適応について。
そもそも、短腸症候群とは何か?下記3点を簡単に確認します。
- 病態
- 原因
- 治療
短腸症候群の病態
短腸症候群とは、広範囲な小腸の切除を起因とした吸収不良の状態です。栄養状態の低下や下痢、脱水、体重減少等を生じます。ガイドラインの定義は以下のとおりです。
短腸症候群(short bowel syndrome:SBS)は、広範な腸管切除の結果、栄養素の吸収に必要な小腸長が不足して吸収能が低下するために、標準的な経口あるいは経腸栄養では水分、電解質、主要栄養素、微量元素、およびビタミンなどの必要量が満たされない状態を指す
経腸静脈栄養ガイドライン第3版
栄養障害は切除された腸管の場所によって多岐にわたります。以下のように、栄養素の吸収部位が異なるからです。
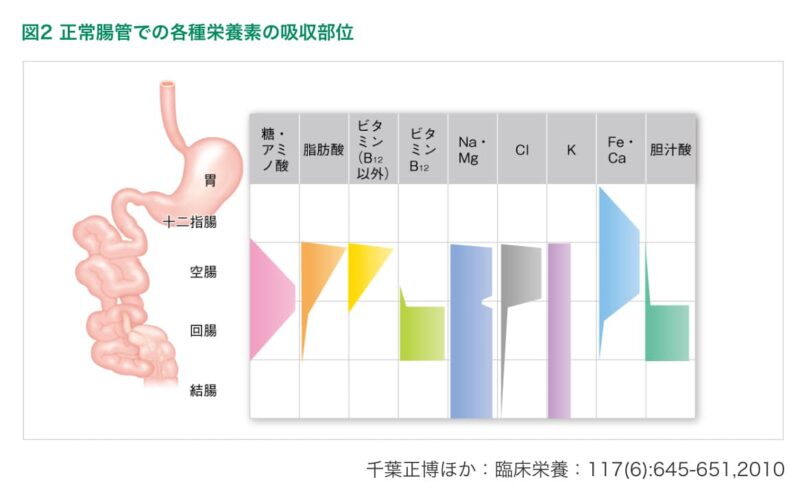
ここでのポイントは5点です。
- 小腸は十二指腸、空腸、回腸からなる
- 三大栄養素、ビタミンは主に小腸上部で吸収される
- ビタミンB12は例外、回腸で吸収
- 鉄とカルシウムは十二指腸と空腸で吸収
- 胆汁酸は回腸で吸収
短腸症候群は小腸が短い分、全体的に栄養素の吸収不良が起こるわけですが、切除された部位によって不足するビタミンや微量元素等が異なる点は押さえておきましょう。
短腸症候群の原因
なぜ、短腸症候群になるのか?
もちろん手術によりますが、原因となる主な病態は以下のように、成人と小児で異なります(経腸静脈栄養ガイドライン第3版参照)
小児は主に先天的な異常が原因です
低出生体重児で起こりやすい壊死性腸炎(腸間膜血行障害が原因)、生後の中腸軸捻転(捻れた部分の血行障害)、生まれつき腸の一部が途切れている小腸閉鎖症など。ヒルシュスプルング病(腸の動きを制御する神経節細胞が生まれつきない)ははじめて知りました。
一方で、成人の場合は後天性の原因です
上腸間膜動・ 静脈血栓症は血流が途絶え、その先にある腸の壊死を引き起こします。クローン病は狭窄や穿孔に対して腸管切除が適応となる病態です。血流障害を伴うイレウスでは腸管の切除を行います。
短腸症候群の治療
短腸症候群の治療は?
栄養療法が中心的な役割を果たします。
以下のように、3つの病期に合わせて栄養療法を選択するかたちです。
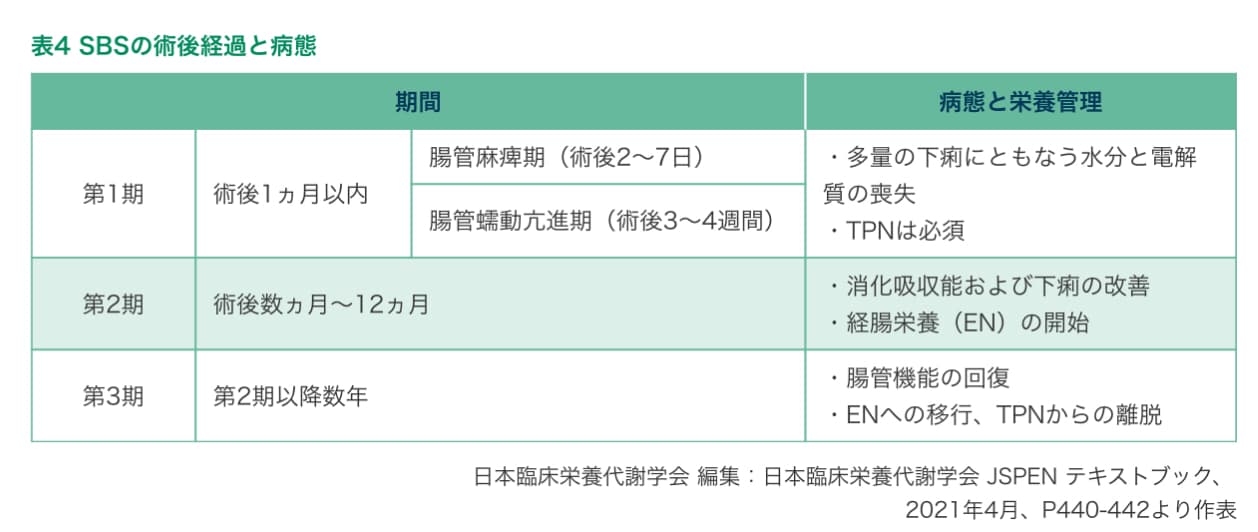
第1期は消化管を使用できない状態だからです。手術直後から1か月程度は頻回の下痢で失われる水分と電解質、栄養を高カロリー輸液でフルサポートしなければなりません。

消化管の機能が順応して、下痢の回数が減り、少しずつ経腸栄養(EN)の量を増やしていく時期です。消化機能に合わせて成分栄養剤や消化体又は半消化体栄養剤を選択し、徐々に経口摂取に移行していきます。


さらに消化管の機能が順応し、上手くいけば経口摂取に完全移行ができます。
このように、短腸症候群の治療は病期(消化管の機能)に合わせた栄養療法を選択していきながら、TPNの離脱、ENへの移行を図るわけですが、すべてのケースでうまくいくわけではありません。
腸管の切除部位や残された腸の長さによってはTPNから離脱できないケースも少なくないからです。
そこで、登場するのが
レベスティブ!
特徴を順に見ていきましょう。
レベスティブの有効性
どのような効果があるのか?
2つ目のポイントは有効性。レベスティブは静脈栄養量を減らし、経腸栄養量を増やす効果が期待できます。
テデュグルチドはプラセボに比べて有意に静脈栄養量を減らす効果が示されました(p=0.002)
ここで気になったのが
何を根拠に輸液量を減らしているのかという点
調べてみると、以下のように尿量をもとに、 PS量の増減を行っているとのことでした。
投与期間中は治験責任医師(又はその指名を受けた者)が治験実施計画書に定められたガイダンスに従ってPS量の調整を行った
レベスティブ皮下注 インタビューフォーム
・尿量が1.0L/日未満であった場合はPSを増量
・尿量がベースラインから10%以上増加していた場合はPSを減量
PS の減量幅は安定化したベースラインPS量の10%以上、30%以下とした。
尿量が増えた=消化管からの吸収量が増えたという評価なんですね。このように、レベスティブは静脈栄養を経腸栄養へ移行できる効果が期待できます。
では、実際にどのくらい輸液量を減らせるのか?
副次評価項目である各来院時点の週間PS量のベースラインからの変化量と変化率は以下のとおりです。
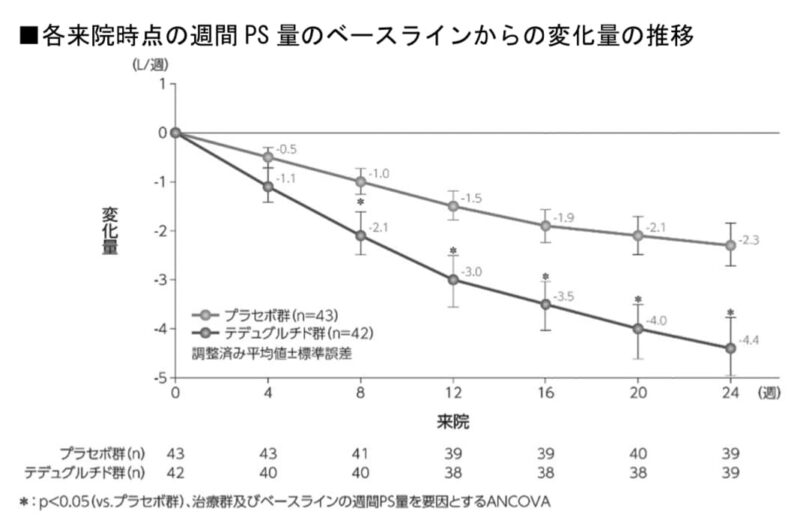

レベスティブ群は24週の時点で輸液量が1週間あたり平均4.5L(平均32.4%)減っています。ちなみに、成人対象の臨床試験ではPSを離脱できた症例はありませんでした。
輸液量が減らせるメリットは何か?
静脈栄養のリスクを軽減できる点です。たとえば以下のような弊害があります
- カテーテル血流感染症
- 血栓症
- 糖質代謝異常
- 脂質異常症
- 患者、介護者の負担
レベスティブは、静脈栄養量を減らし経腸栄養へ移行させることで、TPN関連の合併症を予防し、患者さんや家族の負担を軽減、QOLを改善する効果が期待できます。
レベスティブの作用機序
続いて3つ目のポイント、作用機序について。
なぜ、静脈栄養から経腸栄養へ移行できるのか?
レベスティブはGLP-2(ヒトグルカゴン様ペプチド-2)類似体であり、同アゴニスト作用により消化管の吸収を高める働きがあるからです。以下のように、インスリン様成長因子-1を介して、絨毛の高さ及び陰窩深を増加させます。
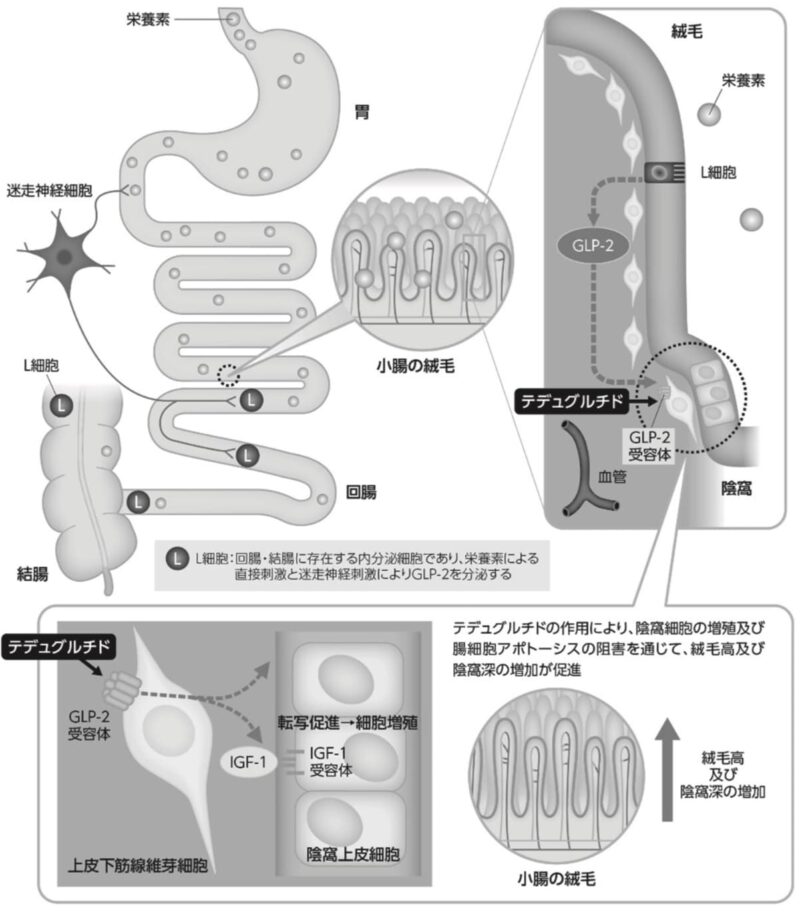
レベスティブはGLP-2アナログ製剤、外因性に腸管順応を促し、消化管の吸収率を高めます。
レベスティブは天然型GLP-2と異なる!
分解酵素であるジペプチジルペプチダーゼ-4(DPP-4)に抵抗性を示すからです。レベスティブはGLP-2類似体ですが、N末端2位のアラニンをグリシンに置換しており、分解されにくい構造になっています。
レベスティブの対象患者
続いて4つ目のポイント。
どのような患者さんに使用できるのか?
レベスティブは短腸症候群だからといって、全ての患者さんに使えるわけではありません。禁忌の設定があったり、適応となる病期が決まっているからです。
- 禁忌
- 病期
順番に確認しましょう。
禁忌
レベスティブは消化管がん、その既往がある方は禁忌!
GLP-2シグナルの下流にあるIGF-1(インスリン様成長因子)やEGF(上皮細胞成長因子)やKGF(表皮細胞成長因子)などを介して、新生物を含む腸細胞の増殖を促す作用があるからです。
・本剤の成分に対して過敏症の既往歴のある患者
レベスティブ皮下注 添付文書
・胃腸、肝胆道系又は膵臓に悪性腫瘍を有する患者
・過去5年以内に、胃腸、肝胆道系又は膵臓に悪性腫瘍の既往歴のある患者
国内の臨床試験では悪性腫瘍に関連した有害事象は認められていないものの、海外においては転移性新生物、非小細胞肺癌、肺扁平上皮がん等が認められています。消化器がんの有無、既往は投与前のチェック項目です。
あと、修正月例4か月未満の方も投与不可
臨床試験を行なっていないからです。生後4か月未満のSBS患者は、複数回の手術を行う場合が多く、腸の解剖学的構造が安定しないことを鑑みて除外されたとのこと(レベスティブ審議結果報告書)
・修正月齢4ヵ月未満の患者を対象とした臨床試験は実施しておらず、投与は推奨されない
レベスティブ皮下注 添付文書
病期
レベスティブの使用場面(病期)は?
・本剤は腸管の順応期間を経て、経静脈栄養量及び補液量が安定した、あるいはそれ以上低減することが困難と判断された患者に投与すること。
レベスティブ皮下注 添付文書
上記から、投与タイミングは腸管順応を経た時期であり、TPNの離脱を図る第3期になると考えられます。手術直後(第1期)や腸管順応が行われる間(第2期)は適応ではありません。静脈栄養量が安定し、これ以上の減量が難しい人が対象である点は押さえておきましょう。
レベスティブの投与方法
続いて5つ目のポイント、投与方法について。
皮下注製剤(溶解操作あり)
レベスティブは用時調製の皮下注製剤です。投与前の溶解操作は大変ですね。一箱にバイアルと溶解液(注射用水)入りのシリンジ、バイアルアダプターが入っています。


投与量は体重もとに(減量基準あり)
投与量は体重をもとに決定
たとえば50kgの人なら、1日1回2.5mgです。溶解後の薬液濃度が10mg/mL(1瓶に5mg含有、0.5mLの注射用水で溶かす)になるので、0.25mL計量して投与する形ですね。
通常、テデュグルチド(遺伝子組換え)として1日1回0.05mg/kgを皮下注射する。
レベスティブ皮下注 添付文書
減量基準あり
以下のように腎機能が低下した人では半量に減量しなければなりません。腎排泄型の薬剤であり、腎機能の低下に応じてAUCが1.5〜2.5倍に増加するからです。大体2倍くらい増加するので半量ということですかね。
中等度以上の腎機能障害(クレアチニンクリアランス50mL/min未満)患者では、本剤の血中濃度が上昇することから、1回あたりの投与量は0.025mg/kgとすること
中等度並びに重度腎機能障害及び末期腎不全の患者に本剤10mgを単回皮下投与した時の血漿中テデュグルチド濃度のAUC0–inf及びCmaxは、腎機能障害の重症度が高いほど高値となり、中等度腎機能障害及び末期腎不全の患者では腎機能正常者と比較してAUC0–infがそれぞれ1.5倍及び2.6倍、Cmaxがそれぞれ1.6倍及び2.1倍であった
レベスティブ皮下注 電子添文
製剤の使い分け
2025年9月、製剤の使い分けについて電子添文が改訂されました。
腎機能が正常の場合(Ccr50mL/min以上)
| 20kg超 | 10kg以上20kg以下 | 10kg未満 |
|---|---|---|
| 3.8mg | 3.8mg又は0.95mg | 0.95mg |
中等度以上の腎機能障害患者(クレアチニンクリアランス50mL/min未満)
| 40kg超 | 20kg以上40kg以下 | 20kg未満 |
|---|---|---|
| 3.8mg | 3.8mg又は0.95mg | 0.95mg |

令和5年6月8日、0.95mg製剤の発売により、10kg未満の小児、20kg未満の中等度以上の腎機能障害のある方にも投与が可能になりました!
発売当初は「10kg未満の小児」、「20kg未満の中等度以上の腎機能障害のある方」投与の対象外でした。3.8mg製剤では、投与量の調整ができないという理由です。
本剤は0.5mg未満の投与量を調整できないため、以下の患者には用いないこと。
・体重10kg未満
・体重20kg未満の中等度以上の腎機能障害患者(クレアチニンクリアランス50mL/min未満):中等度以上の腎機能障害患者では投与量を半量にする必要があるため。
レベスティブ皮下注 電子添文
投与量計算と調製後の投与量
0.95mg製剤を用いる場合


3.8mg製剤を用いる場合


自己注射可能(難易度高め)
また、レベスティブは自己注射ができます。ただし、昨今のオートインジェクターのように簡単ではありません。溶解と充填の操作が必要だからです。結構大変そう…。
自己注射は実技指導を通して、本人または介護者がきちんと理解できたことを確認後に導入するかたちです。
レベスティブの注意すべき副作用
最後に6つ目のポイント、注意すべき副作用について。
レベスティブのRMP(医薬品リスク管理計画)は以下のとおりです。
この中から特に押さえておきたい項目(赤・青マーカー)についてポイントを確認します。下記2つの薬理作用に分けて知識を整理しておくとわかりやすいです。
- 細胞の増殖因子
- 消化管からの吸収率
順に解説します。
増殖因子の活性化によるもの
①大腸ポリープ②肝胆道系及び膵臓の腫瘍③胆嚢・胆道障害④膵疾患は、レベスティブのGLP-2作用の下流にある増殖因子の活性化が関係しています。
①大腸ポリープ
レベスティブは臨床試験において大腸ポリープの報告があります。大腸がんへ移行する可能性があるため、投与前のチェックと投与後のフォローが欠かせません。
たとえば、成人の場合は以下のとおりです。年齢ごとに対応が異なるので、詳しくは添付文書を参考にして頂けたらと思います。
大腸内視鏡検査、画像検査等を行う
→ポリープあり、切除を検討
大腸内視鏡検査、画像検査等を行う
→ポリープあり、切除を検討
※大腸ポリープの高リスク例はSTEP3へ
大腸内視鏡検査を行う
→ポリープあり、切除を検討
②肝胆道系及び膵臓の腫瘍
レベスティブは薬理作用、非臨床試験から胃や小腸、肝胆道系、膵臓にポリープや増殖性変化が認められる可能性があります。国内臨床試験(成人、小児)では認められてないものの、大腸ポリープ同様にがん化のリスクがあるため、投与前・投与中・投与後は患者さんの状態観察が必要です。
本剤の投与開始前、投与中及び投与終了後は患者の状態を十分観察し、胃、小腸、肝胆道系又は膵臓に悪性腫瘍が認められた場合には、投与を中止し、適切な処置を行うこと。胃、小腸、肝胆道系又は膵臓に良性の腫瘍が認められた場合には、切除を検討する等、適切な処置を行うこと
レベスティブ皮下注 電子添文
③胆嚢・胆道障害
レベスティブは胆嚢炎や胆管炎、胆石症があらわれる可能性があります。胆嚢や胆管の過形成により胆汁の濃縮、閉塞等のリスクがあるからです。投与前・投与中の肝機能検査、画像検査が欠かせません。
④膵疾患
レベスティブは胆汁の濃縮作用により、胆砂や胆石を生じ、以下の膵疾患を発現させる恐れがあります。肝機能に合わせて、膵機能のモニターも行わなければなりません。
胆嚢炎、胆管炎及び胆石症があらわれることがあるので、本剤投与開始前及び投与中は定期的に肝機能検査(ビリルビン、ALP等)や画像検査を行うこと。
レベスティブ皮下注 電子添文
慢性膵炎、急性膵炎、膵管狭窄、膵感染等の膵疾患があらわれることがあるので、本剤投与開始前及び投与中は定期的に膵機能検査(リパーゼ、アミラーゼ等)や画像検査を行うこと
レベスティブ皮下注 電子添文
消化管からの吸収率増加によるもの
RMPに記載のある①体液貯留②経口併用薬の吸収促進に伴う副作用は、レベスティブの薬理作用である消化管吸収率の増加と関係があります。
①体液貯留(うっ血性心不全)
レベスティブは水分の吸収率増加により体液の貯留、うっ血性心不全等を起こす可能性があります。投与に際して体重増加や浮腫、電解質バランス等のフォローが必要です。一方で、中止後の脱水リスクも注意ですね。
本剤投与により、消化管から吸収される水分量が増加し、体液量が過剰となり、うっ血性心不全があらわれることがある。一方で、短腸症候群の患者は脱水症になりやすいため、本剤投与中は経静脈栄養量を注意深く調整すること。特に本剤の投与開始から数ヵ月間、中止時、急激に電解質バランスや体液量が変動するおそれがある場合(脱水、感染、腸閉塞、術後等)には、電解質バランス及び体液量の状態を注意深く観察すること。また、急激な体重増加、顔面や下肢の浮腫、呼吸困難等が認められた場合には、医師に相談するよう患者又はその家族に指導すること
レベスティブ皮下注 電子添文
②経口併用薬の吸収促進に伴う副作用
レベスティブ投与中は併用薬の吸収増加により、薬効増強の可能性があります。ここは意外と盲点かもしれません。特に安全域の狭い薬やハイリスク薬との併用時は注意が必要だと思います。効果や副作用のモニタリングが欠かせないですね。
本剤の薬理作用により、併用する経口剤の吸収を高める可能性があるため、患者の状態を注意深く観察し、必要に応じて併用する経口剤の投与量を調整すること。特に、漸増投与が必要又は治療域が狭い経口剤を併用する場合には注意すること。
レベスティブ皮下注 電子添文
まとめ
今回はレベスティブ皮下注の特徴についてまとめました。
初めての短腸症候群の治療薬!
GLP-2アナログという新機序で、残された消化管の吸収能を高めて、静脈栄養から経腸栄養へ移行させる効果が期待できます。
一方で、投与が大変!
皮下注射で毎日投与、溶解操作も必要だから。自己注射のハードルは高そうです(^^;
あと、投与前の評価や投与後のフォロー等も欠かせません。増殖因子の活性化による大腸ポリープの発現や吸収増加に伴う体液貯留、併用薬の血中濃度上昇に注意が必要だからです。
押さえておきたいポイントはざっと、こんな感じ。
レベスティブの出番が来たときに、慌てずに対処できるように知識を整理しておきましょう♪