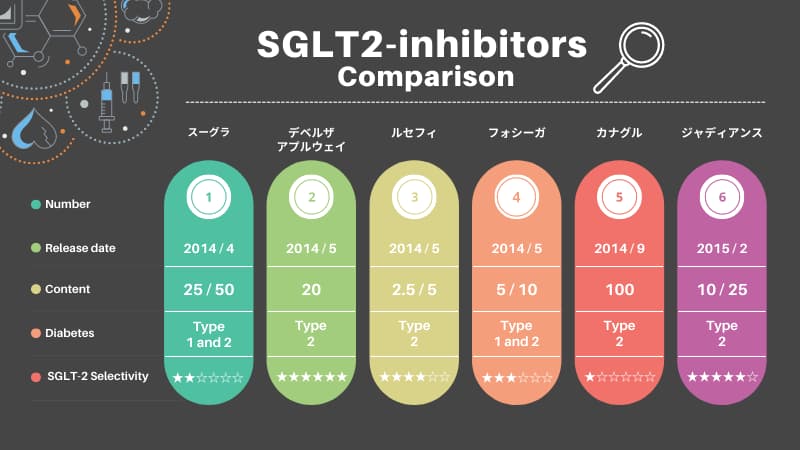
今回のテーマはSGLT2阻害薬の比較について!2014年4月から2015年5月にかけて、次々に発売されました。

国内発売のSGLT2阻害薬は6成分7種類です!アプルウェイは2022年3月をもって経過措置期間が終了し、デベルザへ一本化されました。
| 一般名 | 商品名 | 発売日 |
|---|---|---|
| イプラグリフロジン | スーグラ | 2014年4月 |
| トホグリフロジン | デベルザ | 2014年5月 |
| ルセオグリフロジン | ルセフィ | 2014年5月 |
| ダパグリフロジン | フォシーガ | 2014年5月 |
| カナグリフロジン | カナグル | 2014年9月 |
| エンパグリフロジン | ジャディアンス | 2015年2月 |
SGLT2阻害薬は血糖降下作用だけでなく、心血管イベントや心不全による入院を減らしたり、腎保護作用も認められる、今話題の薬です。たくさん種類があるけど、一体何が違うのか?押さえておきたいポイントを解説します。
SGLT2阻害薬とは



そもそもSGLT2阻害薬の特徴は何か?
作用機序は?
効果は?
臨床の位置付けは?
基本的知識は下記に詳しくまとめています。6成分を比較する前に読んでおくと、知識が整理しやすいので、ぜひご覧くださいね。


では、ここから本題に入ります!ポイントは大きく8つです。順番に見ていきますね。
- 適応
- エビデンス
- 用法用量
- 選択性
- 代謝
- 配合剤
- 半減期
- コスト
SGLT2阻害薬:適応の違い
| 商品名 | 2型糖尿病 | 1型糖尿病 | 慢性心不全 | 慢性腎臓病 |
|---|---|---|---|---|
| スーグラ | ||||
| デベルザ | ||||
| ルセフィ | ||||
| フォシーガ | ||||
| カナグル | ||||
| ジャディアンス |
まずは適応の違いから。もともと、SGLT2阻害薬は2型糖尿病の治療薬として登場しました。ここは共通点ですね。一方で、相違点は3つです。
- 1型糖尿病の有無
- 慢性心不全の有無
- 慢性腎臓病の有無
1型糖尿病の適応
2018年12月にスーグラ、2019年3月にフォシーガに1型糖尿病の適応が追加されました。SGLT2阻害薬はインスリンが枯渇した1型糖尿病患者さんにも効果が期待できます。尿細管における糖の再吸収を妨げ、インスリン非依存的に血糖降下作用を示すからです。併用によりHbA1cの低下に加えて、インスリン投与量や体重の減少も認められています。
1型糖尿病に対するSGLT2阻害薬(フォシーガ)の有効性
| DEPICT-2 Study | |||||
| 対象者 | インスリン製剤による治療で血糖コントロールが不十分な1型糖尿病患者(日本人を含む) | ||||
| 介入 | ダパグリフロリジンを1回5mgまたは10mgを1日1回投与 インスリン製剤の投与量は、初回投与後に総インスリン1日投与量を最大20%減量することが推奨された | ||||
| 比較 | プラセボ | ||||
| 主要評価項目:24週時点のHbA1c(%)プラセボとの差 | |||||
| ダパグリフロリジン5mg 271例 | ダパグリフロリジン10mg 270例 | ||||
| −0.37% (−0.49, −0.26; P < 0.0001) | −0.42% (−0.53, −0.30; P < 0.0001) | ||||
| 副次評価項目:インスリン総投与量 5mg: -10.78% (-13.73, -7.72;P < 0.0001) 10mg: -11.08% (-14.04, -8.02;P < 0.0001) | 副次評価項目:体重 5mg:-3.21% (-3.96, -2.45;P < 0.0001) 10mg: -3.74% (-4.49, -2.99;P < 0.0001) | ||||
1型糖尿病患者にSGLT2阻害薬を使用する場合の注意事項
特に、低血糖症状と糖尿病性ケトアシドーシス(DKA)に注意です。SGLT2阻害薬を併用する場合、インスリン量の調節が欠かせません。単位数を減らさないと効きすぎによる低血糖、単位数を減らしすぎるとDKAを発症しやすくなるからです。絶妙なバランスが求められます。
インスリンの1日総投与量は下記を目安に減量することが推奨されています。
スーグラ…15%減
フォシーガ…20%以内減
特に、1型糖尿病患者、インスリン分泌能の低下、インスリン製剤の減量や中止、過度な糖質摂取制限、食事摂取不良、感染症、脱水を伴う場合にはケトアシドーシスを発現しやすいので、観察を十分に行うこと。
スーグラ錠 電子添文
また、処方に際してはDKAの自覚症状(多飲、多尿、悪心、口渇、腹痛、呼吸困難、意識障害など)や、シックデイ時の対処法(休薬)についても説明が必要です。
慢性心不全の適応
2020年11月にフォシーガ、2021年11月にジャディアンスに慢性心不全の適応が追加されました。左室駆出率の低下したHFrEF患者を対象に標準治療に上乗せすることで、プラセボに比べて心不全の悪化及び心血管死の発現率を有意に抑制できる効果(ダパグリフロジン:HR0.74;95Cl 0.65-0.85;p<0.001、エンパグリフロジン:HR0.75;95Cl 0.65-0.86;p<0.001)が認められたからです。どちらも2型糖尿病の有無に関係なく有効である点は驚きでしたね。
さらに、2022年4月6日にジャディアンスはHFpEF患者にも適応が拡大されました。その後、2023年1月10日フォシーガも適応が拡大されています。


慢性腎臓病に適応追加
2021年8月、フォシーガに慢性腎臓病の適応が承認されました。CKDステージ2〜4かつ尿中アルブミンの排泄を認める患者を対象に、ACE阻害薬またはARBとの併用により、プラセボと比較して複合主要評価項目(腎機能の悪化、末期腎不全への進行、心血管死または腎不全により死亡の発生)を低下させる効果(HR0.61;95Cl 0.51-0.72;p<0.0001)が示されたからです。2型糖尿病の合併に関わらず、有効性が認められました。
2022年6月にカナグルに2型糖尿病を合併する慢性腎臓病(ただし、末期腎不全又は透析施行中の患者を除く)の適応が追加されました。2023年1月31日、ジャディアンスに「慢性腎臓病」の適応追加について承認申請がされ、2024年2月9日に承認されました。



もともとは2型糖尿病治療薬として登場したSGLT2阻害薬は、新しいエビデンスをもとに適応が拡大しています。現時点では薬剤ごとに違いがあるため、処方を見た時にどのような疾患で服用されているのか、処方目的の確認が必要ですね。
SGLT2阻害薬:エビデンスの違い
SGLT2阻害薬は、大規模臨床試験で心血管イベントの抑制や心臓・腎保護作用などが示され、適応の追加が相次いでいます。先述の通りですね。臓器保護に関するエビデンスの有無により大きく2つのグループに分類できます。



最近はフォシーガやジャディアンスの処方が多い印象です。やはりエビデンス重視ですよね。
SGLT2阻害薬:用法用量の違い


続いて用法と用量について。押さえておきたいポイントは下記2点です。
- 服用時点
- 増量の可否
服用時点
SGLT2阻害薬の服用時点は下記2パターンです。
共通点は?
いずれも1日1回です。SGLT2阻害薬は、食事の影響を受けにくいため、食前投与でも食後投与でも構いません。食前のSU剤と併用なら朝食前にまとめることも可能です。
相違点は?
「朝限定なのか、それとも昼や夕でも良いのか?」
スーグラやカナグルなどは基本的に「昼」や「夕」に飲むことができません。臨床試験で朝食前または朝食後で有効性と安全性が確認されているからです。朝投与と夕投与を比較したデータはありません。
フォシーガは1日1回投与ならいつでもOK
朝投与と夕投与を比較した海外臨床試験で有効性と安全性が認められているからです。夜間頻尿はプラセボに比べて、わずかに頻度が高かったものの、ほとんど軽度でした(10mgで1例中等度)。



フォシーガは服用時点において添付文書上の縛りがないので、患者さんのライフスタイルに合わせて投与できます。ここが他のSGLT2阻害薬と異なる点です。といっても、朝以外の用法を選択するケースは少なそうですけどね(^_^;)
増量の可否
SGLT2阻害薬は、増量の可否で2つに分類されます。
増量不可のSGLT2阻害薬
カナグルとデベルザ(アプルウェイ)の2種類です。カナグルは100mgと200mgで有効性と安全性が大きく変わらず、至適用量は1日1回100mgで承認されました。デベルザも同様の理由で、1規格のみの承認です。
用量調可のSGLT2阻害薬
こちらは4種類です。フォシーガは、5mgと10mgで有効性に差が認められました。効果不十分の場合は増量により、効果の増強が期待できます。スーグラ、ルセフィ、ジャディアンスも同様の理由で、増量可の設定です。
注意点
フォシーガは慢性心不全と慢性腎臓病の適応で使用する場合には固定用量です。
〈慢性心不全、慢性腎臓病〉
通常、成人にはダパグリフロジンとして10mgを1日1回経口投与する。
フォシーガ錠 電子添文
ジャディアンスも慢性心不全、慢性腎臓病の適応で使用する場合、固定用量です。
通常、成人にはエンパグリフロジンとして10mgを1日1回朝食前又は朝食後に経口投与する。
ジャディアンス錠 電子添文



増量不可の薬剤(固定用量)のSGLT2阻害薬は投与方法がわかりやすいのが利点です。一方で、増量可能な薬剤(個別用量)は、効果や副作用等に合わせて用量調節できるのがメリットですね。
SGLT2阻害薬:選択性の違い


SGLT2阻害薬は、SGLT2とSGLT1の選択性に違いがあります。
| 一般名 | ヒトSGLT2 IC50[nM] | ヒトSGLT1 IC50[nM] | SGLT2 選択性 |
|---|---|---|---|
| カナグリフロジン | 4.4 | 683 | 155 |
| イプラグリフロジン | 7.38 | 1876 | 254 |
| ダパグリフロジン | 1.12 | 1391 | 1242 |
| ルセオグリフロジン | 2.26 | 3990 | 1770 |
| エンパグリフロジン | 3.1 | 8300 | 2680 |
| トホグリフロジン | 2.9 | 8444 | 2912 |
| フロリジン | 34.6 | 210 | 6 |
「SGLT2選択性の数字」が大きいほど選択性が高いことを表します。カナグリフロジンで約150倍、トホグリフロジンで約2900倍とかなりの差ですね。以下のように高選択性と低選択性に分類できます。
選択性の程度によって何が違うのか?調べてみましたが、臨床で使い分けがされるくらいの大きな違いはないと考えられます。“SGLT2選択的”阻害薬である点は変わらないので、一括りの理解でOKです。ただ、薬理学的に押さえておきたいポイントはあります。下記2点です。
- 高選択性は副作用が少ない!?
- 低選択性は食後の血糖値を改善する!?
高選択性は副作用が少ない!?
選択性がSGLT2SGLT1の薬剤は副作用が少ないといわれています。なぜなら、SGLT1は消化管(主に)や心臓や肺、腎臓(一部)に存在し、阻害作用により何らかの影響を与える可能性があるからです。
たとえば、SGLT1欠損患者は下痢、脱水を伴う高度の糖吸収不全を起こします。消化管に発現するSGLT1(Naとグルコース/ガラクトース共輸送体)の阻害により、糖質の吸収が妨げられ下痢を引き起こすからです。
リード化合物はフロリジン。りんごの樹皮から分離される成分です。尿細管のSGLT1とSGLT2を非選択的に阻害し、糖の再吸収を妨げることがわかり、臨床応用の試みが始まります。
しかし、バイオアベイラビリティ(BA)が低く、糖の吸収障害を起こすことなどを理由に開発が断念されました。そこで、副作用を軽減しBAを高めた製剤として、フロリジンに代わり開発されたのがSGLT2選択的阻害薬というわけです。



デベルザ、ルセフィ、フォシーガ、ジャディアンスなどの選択性が高いSGLT2阻害薬は、消化管に存在するSGLT1への影響が少なく安全性に優れた製剤だといえます。
低選択性は消化吸収障害を引き起こすのか?
たとえばカナグルの場合、SGLT2に100倍以上の選択性があるので、大きな影響はないと考えられています。
本薬のヒトSGLT2に対するIC50値は4.2nmol/L、SGLT1に対するIC50値は663nmol/Lであり、類薬と比較してSGLT1に対するSGLT2選択性が低いことが報告されているものの 、臨床推奨用量である本剤100mg投与時の血漿中非結合型本薬未変化体濃度のCmaxは 19.31ng/mL(43.4 nmol/L)であり、ヒトSGLT1に対する本薬のIC50値663nmol/L (294.7ng/mL)を下回る
カナグル 審議結果報告書
臨床用量ではSGLT1に影響を与えるほど十分な濃度に到達しないという判断ですね。実際に、国内プラセボ対照比較試験において安全性が確認されています。消化器症状の有害事象、発現頻度は下記でした。
- プラセボ群:8.9%(15/168例)
- 100mg群:9.8%(16/164例)
- 200mg群:12.7%(21/166例)
200mg群でプラセボよりも高い結果。しかし、下痢の頻度は100mg群で 1例(0.6 %)、200mg群で2例(1.2%)に認められたものの、いずれも軽度でした。
低選択性は食後の血糖値を改善する!?
一方で、低選択性のSGLT2阻害薬は、食後の血糖を下げる効果が期待されます。SGLT1阻害作用により消化管における糖の吸収を妨げる可能性があるからです。
カナグルは食後高血糖の低下作用あり
海外の試験でカナグリフロジンの投与により、食後過血糖の低下が報告されています。経口投与のあと、消化管の吸収過程で局所的に高濃度になったカナグリフロジンがSGLT1を阻害するのが理由とのこと。ただし、食前に海外用量である300mgを投与した結果であるため、国内の用量(100mg)で同様の効果が認められるのかはわかりません。(DiabetesCare,36,2154-2161.)



スーグラやカナグルなど低選択性のSGLT2阻害薬は、食後高血糖を改善する可能性が示唆されています。α-GIとよく似た作用が得られるというのは興味深いですね。
SGLT2阻害薬:代謝の違い

SGLT2阻害薬は代謝の違いにより、大きく2つに分かれます。
相互作用で押さえておきたいのは、下記2点です。
- 共通する相互作用
-
- 血糖降下作用…糖尿病用薬(SU、グリニド、α-GI、BG、TZD、DPP-4i、GLP-1アナログ、インスリン等)と併用
- 血糖降下作用…β-遮断剤、サリチル酸剤、モノアミン酸化酵素阻害剤等と併用
- 血糖降下作用 …アドレナリン、副腎皮質ホルモン、甲状腺ホルモン等と併用
- 利尿作用 …ループ利尿薬、サイアザイド系利尿薬等と併用
血糖コントロールに影響を与える薬との併用はもちろんですが、特に気をつけたいのが利尿剤との併用です。脱水症状を招いたり腎機能の低下につながる可能性があります。
- 製剤ごとに特徴的な相互作用
-
- デベルザ …プロベネシドと併用→デベルザのAUCとCmax(機序不明)
- カナグル …ジゴキシンと併用→ジゴキシンのAUCとCmax(P糖タンパク阻害)
- カナグル…リファンピシン、フェニトイン、フェノバルビタール、リトナビル等→カナグルのAUCとCmax(UGT1A9及びUGT2B4誘導)
デベルザはCYPの代謝を受けますが、CYPを介した併用禁忌・注意薬はありません。in vitroで各種酵素の阻害誘導作用を示さなかったからです。現時点で過度なCYP相互作用への心配は必要ないかと思います。
トホグリフロジンは、in vitroにおいて、CYP1A2、2B6、2C8、2C9、2C19、2D6及び3A4/5を阻害せず(IC50>50μmol/L)、CYP1A2、2B6及び3A4を誘導しなかった
デベルザ錠 電子添文対して、ルセフィはやや気になる点があります。CYP2C19に弱い阻害作用、CYP3A4に弱い誘導作用を示す点です。添付文書上、CYPに関する相互作用の記載はないものの、遺伝子多型の影響を受けたり、併用薬によっては血中濃度に影響を与える可能性があります。
ルセオグリフロジンはCYP2C19に対して弱い阻害作用(IC50値:58.3μmol/L)を示したが、CYP1A2、2A6、2B6、2C8、2C9、2D6、2E1及び3A4に対する阻害作用は示さなかった(IC50>100μmol/L)(in vitro)。ルセオグリフロジンはCYP1A2及び2B6を誘導せず、CYP3A4に対し弱い誘導作用を示した
ルセフィ錠 電子添文
SGLT2阻害薬:配合剤の有無


SGLT2阻害薬には配合剤があります。
配合剤とその組み合わせは下記のとおりです。
| 商品名 | SGLT2阻害薬 | DPP-4阻害薬 |
|---|---|---|
| スージャヌ配合錠 | スーグラ50mg | ジャヌビア50mg |
| カナリア配合錠 | カナグル100mg | テネリア20mg |
| トラディアンスAP配合錠 | ジャディアンス10mg | トラゼンタ5mg |
| トラディアンスBP配合錠 | ジャディアンス25mg | トラゼンタ5mg |
いずれも、SGLT阻害薬とDPP-4阻害薬の組み合わせです。どちらも単独では低血糖を起こしにくく、以下のように作用点が重ならないため、相補的な効果が期待できます。
- SGLT2阻害薬…インスリン非依存的に糖の再吸収を妨げる
- DPP-4阻害薬…血糖依存的にインスリン分泌を高める
もちろん、服薬アドヒアランスがよくなったり、コストを減らすことも可能です。糖尿病の患者さんは、複数の基礎疾患もあって服薬数が多い印象があり、配合剤のメリットは大きいと思います。



一方で、配合剤はパッと見た感じ、糖尿病薬であることに気づきにくく、シックデイ時の対応や、検査や手術時の見落としなどの危険もあります。この点は注意が必要ですね。
SGLT2阻害薬の半減期


SGLT2阻害薬の半減期は下記の通りです。
| 商品名 | 半減期 | 備考 |
|---|---|---|
| スーグラ | 約15時間 | 2型糖尿病患者、50mg単回投与 |
| デベルザ | 約5.4時間 | 健康成人男性、20mg単回投与 |
| ルセフィ | 約11時間 | 健康成人男性、2.5mg単回投与 |
| フォシーガ | 約8〜12時間 | 健康成人男性、2.5mg及び10mg単回投与 |
| カナグル | 約10時間 | 2型糖尿病患者、100mg単回投与 |
| ジャディアンス | 約14〜18時間 | 2型糖尿病患、10mg及び25mg反復投与 |
もっとも半減期が短いSGLT2阻害薬は?
デベルザの約5時間です。ほかのSGLT2阻害薬(概ね10時間以上)に比べてかなり差がありますね。
半減期が短いため、夜間頻尿やそれに伴う不眠が起こりにくいといわれています。効果のキレが良く夜間の利尿効果が弱いと考えられるからです。一方で、半減期が長いスーグラやジャディアンスは効果が長時間続き、夜間頻尿のリスクが懸念されます。
SGLT2阻害薬による夜間頻尿を疑う場合には、デベルザの選択もありですね。副作用軽減のために半減期に着目する!薬剤師に必要な視点だと思いました。
SGLT2阻害薬のコスト


最後に、SGLT2阻害薬をコストで比べると下記です。
| 製剤名 | 減量 | 通常量 | 増量 |
|---|---|---|---|
| スーグラ | ¥100.1 25mg | ¥149.7 50mg | ¥299.4 50mg×2 |
| デベルザ | ¥144.2 20mg | ||
| ルセフィ | ¥130.9 2.5mg ODフィルム | ¥194.0 5mg | |
| フォシーガ | ¥149.3 5mg | ¥220.3 10mg | |
| カナグル | ¥139.3 100mg OD100mg | ||
| ジャディアンス | ¥166.0 10mg | ¥283.4 25mg |
低コストのSGLT2阻害薬は?
通常量を比べると大差がありませんが、あえていうならルセフィが1番安いです。増量の場合にはそれなりに差が開きますが、ルセフィがもっとも安価である点は変わりません。
ハイコストのSGLT2阻害薬は?
スーグラですね。特に増量の場合はルセフィの約1.5倍になります。
一般的にコストよりも、使い勝手や有効性を重視する傾向があります。しかし、併用薬の種類や量によってはコストも無視できません。特に、心不全合併の場合には、高薬価の利尿薬や予後を改善する新薬の登場により、とんでもない薬代を支払われている方もおられるからです。
「コスト第一」とはならなくても、費用も合わせて薬剤を選択する、提案するのも薬剤師の大切な仕事だと感じています。もし、SGLT2阻害薬をコストだけで選ぶなら、ルセフィか、固定用量のカナグルといった具合ですかね。
ちなみにスーグラ25mgの出番は?
重度の肝機能障害がある人は25mgの低用量からスタートします。スーグラにのみ減量用量の設定があるようです。
9.3.1 重度の肝機能障害のある患者
スーグラ錠 電子添文
低用量から投与を開始するなど慎重に投与すること。重度の肝機能障害のある患者を対象とした臨床試験は実施していない
まとめ
今回はSGLT2阻害薬の比較について!国内で販売中の6成分の違いをまとめました。どのように使い分ければよいのか?エビデンス重視なら、ジャディアンス、カナグル、フォシーガですね。大規模臨床試験で心血管イベントや心不全による入院リスクの低減、腎保護作用などが確認されているからです。ジャディアンスとフォシーガは慢性心不全薬としてHFpEFの患者さんにも使用できるようになりました。
一方で、1型糖尿病に使うなら、現時点でスーグラとフォシーガが選択肢に上がります。近頃、処方が増えてますよね。あとは……。記事を書きながら、ルセフィとデベルザの出番がむずかしいと感じました。あえていうなら、デベルザは半減期が短いので、夜間頻尿が問題になる人では使いやすいのかも。となると、ルセフィは?うーんと悩みながらも、しいていうなら薬価が1番安い点でしょうか。長い目で見ると、患者さんの負担や医療費も軽視できませんからね。
最後に記事を書き終えて思ったのは、SGLT2阻害薬の違いはそれなりにあるということ。発売当初はどれも同じに見えてたので…(^_^;)。今後は、新しいエビデンスによりもっと違いが明確になるのか、それとも最終的にはどれも同じに行き着くのか?注目していきたいです♪