今回のテーマはエベレンゾ!
一般名はロキサデュスタット、国内初のHIF-PH阻害薬ですね。
エベレンゾは腎性貧血の経口薬!ここに注目が集まっています。従来の注射剤ESA(erythropoiesis stimulating agent:赤血球造血刺激因子製剤)に、新たに経口薬の選択肢が加わったからです。
さて、エベレンゾの特徴は?ESAにとって代わるのか?
ダルベポエチンとの比較を加えながら考察しました。
エベレンゾの特徴
まずは、エベレンゾの特徴を押さえておきます。ポイントは大きく6つです。
- HIF-PH阻害薬
- 適応
- 処方目的
- 使い方
- 有効性
- 安全性
順番に見ていきましょう。
1)HIF-PH阻害薬
HIF-PH阻害薬は赤血球の産生を促し、腎性貧血を改善する薬です。
どのように腎性貧血を改善するのか仕組みを解説しますね。
まず、エベレンゾはHIF活性化薬ともいわれます。HIF-プロリン水酸化酵素(HIF-PH)により、HIFが失活(水酸化)されるのを妨げるからです。
エベレンゾ→HIFの分解を阻止→HIF活性化↑
ではHIF(ヒフ)とは何か?
低酸素誘導性因子(hypoxia-inducible factor:HIF)のことです
低酸素ストレス下で働く遺伝子の転写領域に結合し、さまざまなタンパク質の合成を促します。
その中の一つがエリスロポエチン(EPO)です。低酸素状態でEPOの産生が増加するのは知ってますよね。標高1500〜3000mくらいの酸素が薄い環境で行う高地トレーニングは、赤血球を増やし酸素運搬能力の向上が期待できます。

エベレンゾは、EPO産生を刺激するHIFを活性化、赤血球の産生を高め腎性貧血を改善する薬です。低酸素ストレスに対する細胞応答をうまく利用した薬剤ですね。
腎性貧血の治療薬であるダルベポエチンとエベレンゾ。両剤は開発コンセプトが異なります。直接的に赤血球に働くか、HIFを介して間接的に作用するかの違いですね。
ノーベル賞を受賞!
話題になりましたね。細胞における低酸素応答の仕組み(HIF活性化経路)を解明した3名の教授がノーベル生理学・医学賞を受賞しました。
- 米ジョンズ・ホプキンズ大学のセメンザ教授
- 英オックスフォード大学のラトクリフ教授
- 米ハーバード大学のケーリン教授
エベレンゾは記念すべき年に発売されたわけですね。
2)適応
エベレンゾとダルベポエチン、適応症の比較は下記のとおりです。
どちらも腎性貧血の治療薬である点は共通です。以前は、エベレンゾが透析のみの適応でしたが、2020年11月27日に保存期CKDに適応拡大されました。
ということで、ダルベポエチンと同様、透析と保存期CKDの方に使えます。
違いはダルベポエチンが骨髄異形成症候群に伴う貧血にも使える点ですね。
- 骨髄異形成症候群とは?
-
- 骨髄中に含まれる多能性造血幹細胞の異常により、血球減少や急性骨髄性白血病への移行を特徴とする疾患群
- 主な臨床症状は、血球減少に伴う貧血、感染及び出血症状
- 治療は支持療法、化学療法、造血幹細胞移植
- 支持療法では、赤血球や血小板の輸血、ダルベポエチン、G-CSF製剤の投与等
参考文献)造血器腫瘍診療ガイドライン2018
3)処方目的
エベレンゾは何のために投与するのか?貧血を改善するためです。当たり前ですね…。
では、なぜ貧血を治療すべきか、処方目的は大きく3つあります。
- 輸血回数の減少、輸血による合併症のリスク回避
- 倦怠感や動悸、息切れ、めまいなどの貧血症状の改善
- 心臓病や腎臓病の進展を抑制する効果
①と②はわかりますが、腎性貧血の改善により、心臓病、腎臓病の進展抑制など生命予後やQOLを良くする効果が期待できるのは記事を書くにあたって初めて知りました(^_^;)
腎性貧血は腎機能、心機能に悪影響を及ぼす!
Cardio-Renal-Anemia症候群(CRA)という概念をご存知ですか?心腎貧血症候群のことで、貧血とCKD、心臓病は相互に関連し、悪循環をきたすという考え方です。
貧血はうっ血性心不全の重症度を増加させたり、死亡や入院、栄養障害の原因となり、また腎機能をさらに悪化させます。(貧血のない人にくらべて)
一方で、CKDでは貧血が進行し、うっ血性心不全に貧血が合併することは周知の事実です。
4)使い方
ポイントを簡単に押さえておきますね。
治療のタイミング
エベレンゾはどのタイミングで投与するのか?治療開始基準は下記の通りです。HDかPDか適応によって異なります。
- 血液透析HD→Hb10g/dL未満
- 腹膜透析PD→Hb11g/dL未満
開始用量
下記のようにESAの治療歴により異なります。
- 未治療…1回50mgを週3回
- 切り替え…1回70mgまたは100mgを週3回
切り替え時の投与量(70mg or 100mg)は、以下のように先行投与ESAの種類と投与量をもとに決定します。ややこしいですね…。
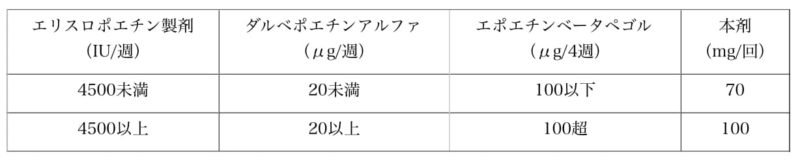
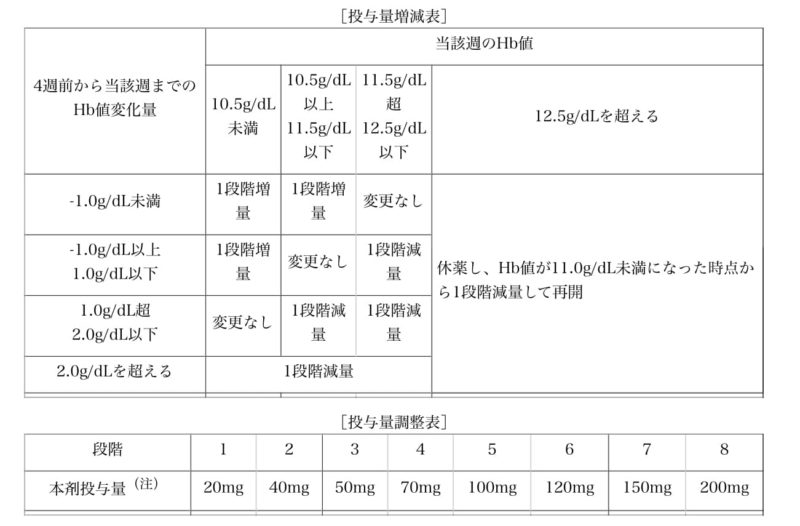
投与量の調節
エベレンゾはヘモグロビン値をもとに投与量の調節が欠かせません。4週前から当該週までのHb変化量と当該週のHb値から下表を参考に決定します。投与量の調整は8段階(20、40、50、70、100、120、150、200mg)とかなり煩雑な印象ですね^_^;
治療目標Hb値
エベレンゾ投与中、Hb値はどのくらいでコントロールすればいいのか?国内のガイドラインでは以下のとおりです。
・成人の血液透析(HD)…週初めの採血で10g/dL以上12g/dL未満
参考文献)2015年版日本透析医学会慢性腎不全における腎性貧血治療のガイドライン
・保存期CKD…11g/dL以上13g/dL未満(重篤な心・血管系疾患の既往や合併のある患者,あるいは医学的に必要のある患者にはHb値12g/dLを超える場合に減量・休薬を考慮する)
・成人の腹膜透析(PD)…11g/dL以上13g/dL未満
血液透析、保存期CKD、腹膜透析で目標Hb値の範囲が異なります。ここで注目すべきは上限が設定されている点です。過度なHb値の上昇は避けなければなりません。理由は下記をご確認くださいね。
Hb値を上げすぎると逆効果!
貧血を改善すると様々なメリットがありました。先述のとおおりですね。一方で、目標値を高く設定し過ぎると、心血管疾患や心血管死のリスクが増加することが分かっています。
CHOIR試験
- CKD患者1432例
- エポエチンαの投与により目標ヘモグロビン濃度を13.5g/dLとした群と11.3g/dLとした群を比較
- 主要評価項目…死亡+心筋梗塞+うっ血性心不全による入院(腎代償療法を除く)+脳卒中
- 結果…高値群17.5%、低値群13.5% 、ハザード比1.34(1.03~1.74)p=0.03
→目標ヘモグロビン値13.5g/dLの方がリスクを悪化させることが明らかになりました。
エベレンゾ(ESA)投与中は、治療目標値内でのHbコントロールが重要ですね。添付文書にも注意喚起がされています。
本剤投与中はヘモグロビン濃度等を定期的に確認し、腎性貧血の治療に関する最新の情報を参考にして、必要以上の造血作用があらわれないように十分注意すること。赤血球造血刺激因子製剤の臨床試験においてヘモグロビンの目標値を高く設定した場合に、死亡、心血管系障害及び脳卒中の発現頻度が高くなったとの報告がある
エベレンゾ添付文書
5)有効性
エベレンゾの有効性を確認しておきますね。
エベレンゾは、国内第3相臨床試験においてネスプ(ダルベポエチンアルファ)と比べて非劣性という結果でした。有効性は同等ですね。
6)安全性
エベレンゾで注意すべき有害事象は大きく5つです。
- 血栓塞栓症
- 高血圧
- 肝機能障害
- 悪性腫瘍
- 網膜出血
その中から、特に注意が必要な①血栓塞栓症と②網膜出血について見ていきます。
①血栓塞栓症
エベレンゾは血栓塞栓症に注意が必要です。
HD患者対象の国内第3相試験の併合データにおいて、血栓塞栓症関連事象の発現割合(重篤な有害事象)は以下のとおりでした。
エベレンゾの方が高い傾向が見られました。内訳は以下のとおりです。
- シャント閉塞 17 例
- 脳梗塞 3 例
- 急性心筋梗塞、血管形成、深部静脈血栓症及び末梢動脈閉塞性疾患各 2 例
- 血管ステント閉塞、ラクナ梗塞、血栓除去、冠動脈形成、表在性血栓性静脈炎及び静脈閉塞各 1 例
警告に以下の記載があります。
本剤投与中に、脳梗塞、心筋梗塞、肺塞栓等の重篤な血栓塞栓症があらわれ、死亡に至るおそれがある。本剤の投与開始前に、脳梗塞、心筋梗塞、肺塞栓等の合併症及び既往歴の有無等を含めた血栓塞栓症のリスクを評価した上で、本剤の投与の可否を慎重に判断すること。また、本剤投与中は、患者の状態を十分に観察し、血栓塞栓症が疑われる徴候や症状の発現に注意すること。血栓塞栓症が疑われる症状があらわれた場合には、速やかに医療機関を受診するよう患者を指導すること。
エベレンゾ 添付文書
赤血球増加に伴う血液粘稠度の上昇が理由の一つとされています。となると、ESA製剤も同じでなのですが、ダルベポエチンに警告の記載はありません。注意喚起はされてますが…。
エベレンゾ投与中は特に血栓症のリスクに注意が必要です。透析患者さんは動脈硬化が進んだ人が多いので、投与前のリスク評価が欠かせません。副作用のモニタリングも忘れないようにしたいですね。
②網膜出血
エベレンゾ投与中は網膜出血に注意が必要です。国内第II相試験における発生頻度は以下のとおりでした。
結果から、エベレンゾに特有?と思われますが、実は違うみたい…。理由は下記のとおりです。
当該試験では網膜出血リスクを有する疾患を割付け因子と設定しておらず、本薬群に網膜出血リスクとなる合併症を有する患者が偏ったことと考えられる
参考文献)PMDA審議結果報告書、エベレンゾ錠
そこで、HD切替え維持試験では、網膜血管疾患の既往又は合併、糖尿病を割付け因子として追加しました。
国内第3相試験では網膜出血の発現割合は下記です。
→発現割合は同程度、症状は軽度であり、重篤なものはなく、投与中止もありませんでした。
しかし、HIF経路の活性化は、血管内皮細胞増殖因子VEGFの誘導を促します。エベレンゾ投与中は網膜血管の増殖による網膜出血に注意が必要ですね。
増殖糖尿病網膜症、黄斑浮腫、滲出性加齢黄斑変性症、網膜静脈閉塞症等を合併する患者
本剤の血管新生亢進作用により網膜出血があらわれる可能性がある。
エベレンゾのメリット
大きく3つあります。
- 経口投与できる
- ESA低反応性に有用
- 効果が減弱しない!?
1)経口投与できる
エベレンゾは経口投与できます。メーカーの1番の売りですね。
もちろん、ESA製剤は経口投与できません。高分子タンパク質製剤であり、消化管で分解されるためです。投与方法は皮下または静注になります。
普通に考えて経口薬の方が使いやすいです。注射に伴う不快な痛みから解放されるし、注射薬投与のための通院回数も減らせるからですね。
といっても、血液透析患者さんの場合は大きなメリットとはいえません。透析のタイミングで透析回路から投与できるからですね。
2)ESA低反応性に有用
エベレンゾはESAの効きが悪い人に有用性が高いといわれています。
なぜなら、海外で行われたCHOIR試験の事後解析で、死亡、心筋梗塞、心不全入院、脳卒中など一次エンドポイントのリスク上昇にもっとも強く関連していたのは,高用量ESAの使用であることが示されたからです。(Kidney Int 2008;74:791‒8. )
目標Hb濃度を高めに設定し、高用量のESAを使用している人は、生命予後を改善する効果が期待できないばかりか悪化させる可能性があります。
ESAの効きが悪い人は、エベレンゾへの切り替えが望ましいといえますね。
HIF-PH阻害薬は鉄の利用効率も上げる!
エベレンゾはESAの効果が不十分なケースにも有効性が期待できる可能性があります。HIFは鉄の利用効率を高める遺伝子群(下記)にも働きかけるからです。
- トランスフェリン(Tf)とTf受容体→鉄の貯蔵や運搬を行う
- DMT1(二価金属トランスポーター)、Dctb(十二指腸シトクロムb)…など→消化管で鉄の吸収に関わる
3)効果が減弱しない!?
ESAは抗エリスロポエチン抗体が産生する可能性があります。タンパク質製剤だからです。投与中に効果が減弱する場合があります。
本剤投与により抗エリスロポエチン抗体産生を伴う赤芽球癆があらわれることがあるので、本剤投与中に貧血の改善がない、あるいは悪化する場合等は同疾患を疑うこと
ネスプ添付文書より
エベレンゾは小分子化合物なので、抗体産生の心配がありません。安定した効果が期待できるのがメリットですね。
エベレンゾのデメリット
メリットと同様に大きく3つあります。
- 相互作用が多い
- 投与方法が煩雑
- 保存期CKDに使えない
③は2020年11月27日に、デメリットではなくなりました!
1)相互作用が多い
エベレンゾの相互作用は大きく3つのタイプに分類できます。
- 多価陽イオンを含有する製剤とキレート形成
- 薬物代謝酵素CYP(CYP2C8)
- トランスポーター(BCRP及びOATP1B1)
多価陽イオンを含有する製剤とキレート形成により効果が減弱します。また、薬物代謝酵素CYPと腸管トランスポーターであるBRCPやOATの阻害作用がある点も気をつけないといけません。
併用禁忌はありませんが、以下のように併用注意薬が設定されています。ちなみに、ネスプは相互作用の記載はありません。
新規処方もそうですが、ダルベポエチンから切り替える際にも、併用薬のチェックが欠かせないですね。
2)投与方法が煩雑
エベレンゾは週3回投与です。毎日投与の方がわかりやすいのに何故?という感じですよね。理由は下記です。
本薬の曝露量は概ね用量に比例して増加したものの、 本薬の用量反応関係に線形性は認められず、有効性の観点から1回の投与量をある程度高く設定する必要があった。1日1回連日投与では1回の投与量が少量ずつとなり期待した効果が得られない可能性が考えられた。また、週1回投与では、多くの患者において 1 回投与量が国内第 I 相試験で反復投与時に安全性が確認されている最高用量3.0 mg/kg を超えた量が必要となることが推測された。
参考文献)PMDA審議結果報告書、エベレンゾ錠
エベレンゾは、週3回の透析に合わせて飲むのが基本です。たとえば、(月・水・金)や(火・木・土)などですね。
ちなみに透析ではほとんど除去されないので、透析後である必要はなく、服薬時点はいつでもOKです。
- 飲み忘れ時の対応は?
-
- 次回服用までに24時間の間隔があるなら、気づいた時点で内服。
- 24時間未満なら休薬し、次回服用時点に飲む。まとめて2回分を飲まない。
飲み忘れが結構起こりそうな気がします。投与前にあらかじめ説明しておいた方が良いかもしれませんね(^-^;
3)保存期CKDに適応がない
上述のようにデメリットではなくなりました!
バフセオとダーブロック同様に、保存期CKDにも使えます。適応で劣ることは無くなったわけですね。
まとめ
今回は腎性貧血の経口剤エベレンゾの特徴について、ダルベポエチンと比較しながら考察しました。
記事を書きながら思ったのは、エベレンゾはESAの上位互換ではないこと。
たしかに、経口投与できるのは魅力ですね。侵襲や痛みがある注射から解放されるし、HIF-PH阻害作用を生かして、ESA低反応性に人にも有用性が期待できるからです。
しかし、アドヒアランスや相互作用を考えると使いにくさが目立ちます。週3回投与はどうなのか?やや不安が残るし、併用薬は腎不全患者が飲んでいそうなものがズラリですよね。
結局のところ、ESAで効果が不十分な場合や経口薬の方が利便性が良い人に限定されそうな印象です。保存期CKDに適応が追加されたので、今後、状況がガラッと変わるかもしれないですけどね♪


