フェブリクとアザチオプリンの併用による、医療事故がニュースに取り上げられました。
詳細は後述しますが、薬剤師が関わった事例です。
私はこの2種類の薬剤名を聞いて

「あっ!そういうことか!」
と、状況の把握にかなりの時間を要しました。とても身近な薬なのに、頭の中にあるアラートの反応が鈍くなっていたからです。
次の瞬間、
この組み合わせは意外と盲点!
だと、危機感を覚えました。
・事故を繰り返さないためにどうすれば?
・薬剤師にできることは何か?
考察したので共有したいと思います。
フェブリクとアザチオプリンは併用禁忌:医療事故の概要


以下要約です
併用禁忌である薬剤の服用により重度の貧血を認め17日間の入院を要した患者が、処方元の医師と調剤薬局の薬剤師を相手取り慰謝料など約1110万円を求め、訴訟を起こしたというもの。
以下、ポイントを整理します。
①併用禁忌の薬剤が処方、調剤された経緯は?
同記事によると
自宅近くのかかりつけ医から大学病院へ紹介、持病の潰瘍性大腸炎にアザニン(一般名:アザチオプリン)が処方される
痛風発作が出現
かかりつけ医を受診、フェブリク(一般名:フェブキソスタット)の処方を受ける
動悸、息切れ、めまいなどの貧血症状を認める
かかりつけ医にフェブリクの副作用ではないか尋ねたが、否定される。採血データで赤血球や白血球の数値が低下しており、大学病院へ受診。フェブリクとアザチオプリンの併用による骨髄抑制の疑いが生じた。



潰瘍性大腸炎でアザチオプリン飲んでる人に高尿酸血症に対してフェブリクが処方されるのは普通にありうるケースだと思います。
②なぜフェブリクとアザチオプリンは併用禁忌なのか?
フェブリクのキサンチンオキシダーゼ(XO)阻害作用により、アザチオプリンの代謝物である6-メルカプトプリン(6-MP)の不活化反応が阻害されるためです。
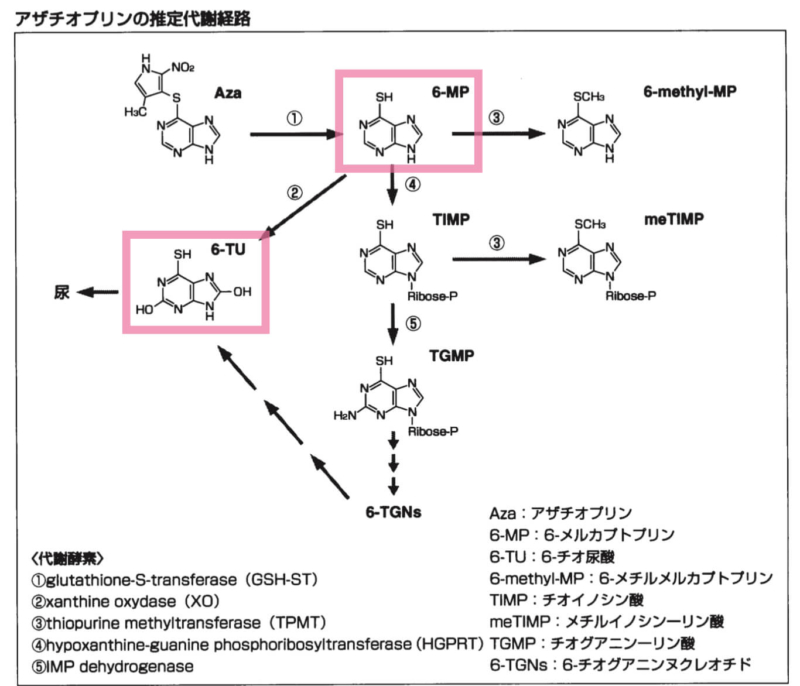

血中濃度の上昇により骨髄抑制を生じる可能性があります
13. 過量投与
アザニン電子添文
13.1 徴候・症状 本剤の長期過量投与による骨髄抑制の結果、感染症、咽頭の潰瘍形成、内出血及び出血が発現する。
添付文書でも以下のとおり、併用禁忌の扱いです。


③なぜ、医師は併用禁忌に気づかなかったのか?
詳細は分かりませんが、おそらく知識不足や確認漏れがあったと推察されます。
1、知識不足
そもそも併用禁忌に当たることを知らない可能性が考えられます。経験上、医師は相互作用に対する意識が低いです。もちろん、すべての先生ではないですけど、日常業務において併用禁忌がスルーされるケースは多いと感じています。疑義照会の内容でも上位を占めるのではないでしょうか。
2、確認漏れ
仮に医師が併用禁忌の存在を知っていたとしても、確認がおろそかになっていた可能性も考えられます。アザニンの処方はそれほど多いわけではなく、併用禁忌にあたる確率でいえばかなり低めだからです。
今回のケースでは前者の可能性が高いと思います。大学病院に紹介した経緯からすると、処方内容について何らかの情報連携があり、アザニンを飲んでることを医師が知っていたはずだからです。
④なぜ、薬剤師は併用禁忌に気づかなかったのか?
こちらも詳細は不明ですが、以下の3つの理由が考えられます。
1、知識不足
医師と違って、薬剤師は併用禁忌を熟知しています。処方箋を見て併用禁忌がないか確認するのが日常業務だからです。
といっても、知識の隙間をすり抜けた可能性はゼロではありません。すべての併用禁忌を網羅することは物理的に不可能だし、薬剤師の経験年数にもよるからです。
実際のところ、どうなのか気になります。私はフェブリクとイムランの併用禁忌は知っていましたが、かろうじて記憶に残っていたようなもので、恐怖を感じました。
2、確認漏れ
もちろん、知識が備わっていても見逃す可能性があります。うっかりミスですね。フェブリクとイムランの併用禁忌に対するアンテナが立っていても、焦っていたり、疲労により集中力を欠いた状況では、スルーしてしまうことも普通にあるからです。
調剤時の身体・精神的な状況が気になるところですね。
3、情報収集の限界
併用禁忌のチェックには服薬状況の把握が欠かせませんが、情報の把握は簡単ではありません。聞き取りが難しかったり、頼みのお薬手帳を持参されないケースがあるからです。
服薬状況がどこまで把握できていたのか?お薬手帳に記載があったのか?どうなんでしょうか。
薬剤師が今すぐできる対策


ここからはどうすれば事故を防げるのか?
イムランとフェブリクに限らず、併用禁忌を見逃さないための対策を考察しました。
大きく3つです。
- 併用禁忌に気づく仕組みを作る!
- 併用薬の確認を徹底する!
- 医療事故の原因分析と対策をルーチン業務に!
順番に見ていきますね。
①併用禁忌に気づく仕組みを作る
以下3つの方法が考えられます
- システムを導入する
- 併用禁忌のチェックリストを作る
- 薬の棚にアラートを貼る
システムを導入する
併用禁忌のチェックを行うシステムがあれば、ど忘れしていた場合でも機械が気づかせてくれます。確実ですよね。ただし、費用がかかるためどこの施設でもできるわけではありません。それに万能でもありません。当院でもチェックシステムがありますが、アラートを見逃す事例(禁忌以外のものも含め)は少なくないです。
機械に加えて人の目で確認する体制が必要だといえます。
そこで、2つ目の方法です。
併用禁忌チェックリストを作る
併用禁忌の薬剤をリストアップした表を作成しておき、調剤担当や監査担当が見える場所に貼っておくと、安全機構が強化できます。
たとえば以下のように!
- フェブリクとイムラン(アザニン)
- ベルソムラとクラリスロマイシン
- ワルファリンとミコナゾール
- プラザキサとイトラコナゾール
日々の業務を通して記憶に定着させる効果も期待できるのでおすすめです。
ただし、これで安全かというと残念ながらそうとも言えません。見逃す可能性は依然とあるからです。
そこで、3つ目の方法を加えます。
薬棚にアラート機能を!
最終関門のようなものです。たとえば、フェブリク錠の棚に「アザニン禁忌」というメモをつけておくと、処方監査の場面で見逃してもピッキングする時に、アラートが目に入り併用薬に気づくことができます。
もちろん、これで完璧かというとそうとも言えないですが、安全機構はさらに高まるはずです。
結局のところ、併用禁忌を見逃さないための方法(システムと人)を、いくつか用意しておき、見逃す可能性を最小化することが大切だと思います。もちろん、数を増やせば言い訳じゃなくて、効果的で業務を逼迫しない方法を選択することも重要です。
②併用薬の確認を徹底する!
続いて2つ目の対策。併用禁忌のチェック機構が備わっていても、そもそも併用薬の存在に気づかなければ意味がありません。
フェブリクを飲んでることに気づかなければ、仕組み自体が働かないわけです。
「併用薬を正確に把握すること!」
これが一番大事です。以下の方法を駆使して、現在の服薬状況を正しく確認する必要があります。
- お薬手帳
- 処方歴チェック
- 聞き取り(本人・家族)
実際やっている感覚だと、服薬状況の把握は簡単ではありません。なぜなら、以下のように確認方法にそれぞれ限界があるからです。
- お薬手帳…無ければ確認しようがない、情報が完全ではない
- 処方歴チェック…他施設の情報が漏れる(特に直近)
- 聞き取り(本人・家族)…記憶が曖昧、時間がない場合あり
特に、お薬手帳の過信は禁物です。薬剤師なら共感できる部分だと思います。お薬手帳に潜む罠について、別記事のまとめているので是非ご覧くださいね。


とにかくどこまでできるかは置いといて、まずは
【服薬状況の把握ができない=安心安全な薬物療法を提供できない】
ことを肝に銘じることが大切だと思います。
③医療事故の原因分析と対策をルーチン業務に!
最後に3つ目の対策。医療事故は全体で共有し事故の原因を分析し、対策を立てることが大切だと思います。自分だけでやっていても効果は乏しいし、みんなで知恵を出し合った方がより良い対策が生まれるからです。
たとえば、調剤ミスや医療事故が起こった時、みなさんの施設ではどう対応していますか?
大きく3つのパターンが想定されます。
- 話題にならない→問題外
- 情報が共有される→不十分
- 情報共有+対策の検討→当たり前
何も話題にならない施設は、早急に対応を取るべきだと思います。同様の医療事故を起こす可能性が高いからです。
情報共有がされる施設でも十分だとはいえません。個人の注意力や記憶力に頼りがちだからです。時間の経過とともに、意識が低くなるし、記憶も失われるでしょう。
あるべき姿は③ですね。日頃から調剤過誤や医療事故にアンテナを張り、情報共有と対策の検討をルーチン業務にしておく、このような日々の積み重ねが大事だと思います。
今回のケースであれば対策は以下のとおりです(例えば)
- 併用禁忌のリストを作成する(あれば追記する)
- フェブリク(ウリアデックも、※ザイロリックは併用注意)、アザニン(イムラン、ロイケリン)の薬品棚に併用禁忌のメモ書きを貼る
- 服薬状況の把握(相互作用の確認)を徹底する
この繰り返しが、患者さんはもちろん、自分自身を守ることにもつながるはずです。リスクはゼロにできないにせよ、減らすことができます。
医療事故から学ぶ、職場風土が大事ですよね。
まとめ


今回は医療事故のニュースから、フェブリクとアザニンの併用禁忌を見逃さないための方法を考察しました。
記事を書きながら思ったのは、
- 服薬状況を確認することの大切さ!(簡単じゃないけど…)
- 併用禁忌のアラートを日常業務に取り入れる必要性!
- あと、リスク管理は職場全体で取り組む重要性!
医療事故が起こった時に、情報を速やかに共有、対策を考える!
そんな職場環境を作ることが大事だと感じました♪


