PK-PD理論とは何なのか?
理論という時点で、難しそうで、とっつきにくいイメージですよね。
でも、調べてみるとそんなにややこしくありません。むしろ、抗菌薬の投与設計、医師とのコンサルテーションなどに活用できるため、ぜひ身につけておきたい知識だと思いました。
今回はPK-PD理論について、薬剤師が押さえておきたポイントをまとめたので共有したいと思います。
PK-PD理論の基本

PK-PD理論とは?
・薬物動態(pharmacokinetics:PK)
・薬力学(pharmacodynamics:PD)
上記を組み合わせた理論で、抗菌薬の効果を評価するために用います。
抗菌薬の効果を高めるのに
PK=薬の投与方法と血中濃度推移の関係
抗菌薬を投与すると、以下の過程を経ます。
いわゆる「ADME(アドメ)」ですね。
投与量や投与回数などによって、描かれる血中濃度曲線が変わります。たとえば、1回投与と分割投与では血中濃度の推移も違いますよね。
抗菌薬の投与方法によって、
- Cmax…最高血中濃度
- Tmax…最高血中濃度到達時間
- AUC…血中濃度曲線下面積
- T1/2…半減期
……など。添付文書にも書いてあるお馴染みの項目ですね。
PD=薬の濃度と作用の関係
投与された薬は体の中に入って薬効を発揮します。(副作用の場合もありますが…)
抗菌薬の薬効といえば抗菌力ですね。
抗菌薬の濃度によって、
- MIC:最小発育阻止濃度(Minimum inhibitory concentration)
- PAE:抗菌薬の濃度がMIC以下になっても、抗菌活性が持続する効果(post-antibiotic effect)
MICは抗菌薬が細菌の増殖を抑えることができる最小濃度です。数値が低いほど抗菌活性が強いことを意味します。PAEは後述しますね。
PK-PDパラメータ

PK-PDパラメータは抗菌薬の効果を評価するために欠かせません。
以下3つを覚えておきましょう。
TIME above MIC
Cmax/MIC
AUC/MIC
図で示すと
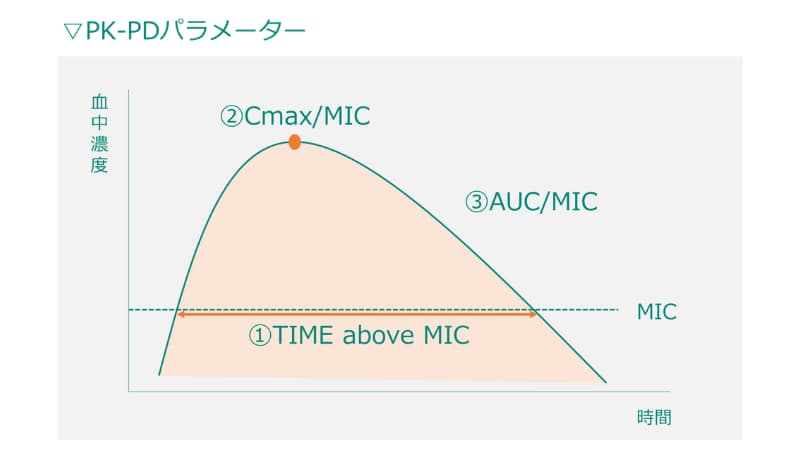
順番に見ていきますね。
①TIME above MIC(TAM)
投与間隔においてMICを超えている時間の割合
単位は%です。たとえば、8時間の投与間隔で4時間MICを超えている場合、TAMは50%になります。
投与設計のポイント
TAMが上昇すれば、抗菌薬の効果も強くなる!
1日投与量が同じなら、投与回数を頻回にした方が、TAMが増え抗菌力もアップします。たとえば、1日投与量が2gであれば、通常1g×2よりも、0.5g×4の方がTAMが高くなります。1日用量が同じなら、4回分割投与の方が効果的です。
②Cmax (Cpeak) / MIC
最高血中濃度をMICで割った値
単位はありません。最高血中濃度はMICの何倍か、をあらわす値です。
Cmaxは点滴終了時の最高血中濃度を、Cpeakはそのあと、組織への分布が完了した時点(点滴開始1時間後が目安)の濃度を指します。値にばらつきが出やすいCmaxの代わりに、TDMではCpeakを用いることが多いです。
たとえば、Cpeakが10mg/mL、MICが0.5mg/mLだとするとCpeak/MICは20になります。
投与設計のポイント
Cmax/MICが上昇すると、効果も増強する!
1日投与量が同じなら、まとめて1回で投与した方がCmax/MICは上昇します。代表的な薬剤はレボフロキサシン。1日3回に分けるより、1回にまとめて投与した方が効果が高いです。
③AUC/MIC
定常状態の総AUC値をMICで割った値
こちらも単位はありません。
たとえば24時間のAUCが400mg/L、MICが1.0mg/Lの場合にはAUC/MICは400になります。
投与設計のポイント
AUC/MICが上昇すると、効果も増加する!
AUCは1日投与量と比例するので、臨床効果は1日投与量が多いほど高くなります。
1日投与量が同じなら、1回にまとめても、分割しても効果は同じです。たとえば、バンコマイシンの1日用量が1gだったら、0.5g×2でも、1g×1でも効果は変わりません。患者さんの利便性や副作用などを考えて、どちらかを選択します。
PAE:post-antibiotic effect

PK-PDを活用した抗菌薬の投与設計で、合わせて知っておきたい指標がPAE(post-antibiotic effect)です。
抗菌薬の濃度がMIC以下になっても、
抗菌活性が持続する効果をPAEといいます
ほとんどの抗菌薬は、グラム陽性球菌に対してPAEが認められます。
PAEの強い抗菌薬といえば、以下の2種類です。
- アミノグリコシド系
- フルオロキノロン系
グラム陽性球菌はもちろん、グラム陰性桿菌にも認められます。MIC以下の濃度になっても効果が続く抗菌薬です。
一方、βラクタム薬はグラム陰性桿菌には認められません。MIC以下にならないように濃度を維持するのが基本です。
PAEの有無も投与設計に必要な知識なので覚えておきましょう。
濃度依存型と時間依存型

臨床でよく使う抗菌薬の分類方法です。
抗菌作用の特性から、2種類に分けることができます。
- 濃度依存型抗菌薬
効果と薬剤濃度が相関する - 時間依存型抗菌薬
効果と薬剤接触時間が相関する
さらに、PAEの有無を加味して3タイプに分類するのが一般的です。
濃度依存型抗菌薬(PAE)
時間依存型抗菌薬(PAE)
時間依存型抗菌薬(PAE)
それぞれの分類と抗菌薬の種類を見ていきますね。(今回の記事のポイント♪)
①濃度依存型の抗菌薬(PAE+)
| 抗菌薬の種類 | PK-PDパラメータ |
|---|---|
| フルオロキノロン | Cmax/MIC AUC/MIC |
| アミノグリコシド | Cmax/MIC |
フルオロキノロン系、アミノグリコシド系薬は、濃度依存的に効果が持続する抗菌薬です。いずれもCmaxの増加と有効性が相関します。またPAEにより細菌に対する短時間の接触で、効果が長続きするのも特徴です。フルオロキノロンはAUC/MICのPK-PDパラメータとも相関するといわれています。
フルオロキノロン薬の中でも、レボフロキサシン、ガレノキサシン、モキシフロキサシンなどはレスピラトリーキノロンといって、呼吸器感染症に高い有効性を示します。高いCmaxが得られるように1日1回型の製剤です。
アミノグリコシド系の多くは、添付文書で複数回投与が記載されています。基本的にはどちらの投与方法もOKですが、PK-PDに配慮した1日1回投与は、有効性に加えて、トラフ値(最小血中濃度)を低下させ、副作用を軽減できる効果も期待できます。
とにかく1回投与量を多くする!
これが、投与設計時に意識すべきポイントです。
②時間依存型の抗菌薬(PAEー)
| 抗菌薬の種類 | PK-PDパラメータ |
|---|---|
| ペニシリン系 | TIME above MIC(TAM) |
| セファロスポリン系 | TIME above MIC(TAM) |
| カルバペネム系 | TIME above MIC(TAM) |
| モノバクタム系 | TIME above MIC(TAM) |
いわゆる時間依存性に効く抗菌薬です。ペニシリンやセファロスポリンなど一般的によく使われる抗菌薬のラインナップですね。TIME above MIC(TAM)と有効性が相関します。1回投与量を増やすより、分割投与でこまめに投与するのが効果的です。PAEによる持続効果がないので、いかにMIC以上の濃度を保てるかがカギになります。
こまめに投与を繰り返す!
これが投与設計時のポイント。点滴速度をゆっくりに、時間をかけて投与する工夫もありです。ただし、分割投与にも限界があります。1回量が減りすぎると、組織移行性が担保できなかったり、MICに到達できなくなることもあるからです。その時には、1回量を増やさないといけません。
「1回1gを1日2回投与」という指示!
とくにβラクタム薬、カルバペネム系薬などの処方が多く、気になります。PK-PD理論を無視した投与法では十分な効果が期待できません。腎機能低下例を除き、できる限り分割投与を提案したいものです。重症感染症や耐性菌の場合には、通常量ではMIC以上の濃度を維持することが難しいので、1回量を増やしつつ、高用量投与が必要になります。
- スルバクタム/アンピシリンでは12g分4
- メロペネムでは3g分3……など
③時間依存型の抗菌薬(PAE+)
| 抗菌薬の種類 | PK-PDパラメータ |
|---|---|
| バンコマイシン | AUC/MIC |
| テトラサイクリン系 | AUC/MIC |
| マクロライド系 (クラリロマイシン、アジスロマイシン) | AUC/MIC |
| リネゾリド | AUC/MIC |
もう片方の時間依存型で、効果が持続する抗菌薬です。有効性はAUCに相関します。1日投与量を増やすのが効果的です。特に投与回数にこだわる必要はありません。PAEにより効果も持続するためです。
バンコマイシンはできるだけ回数を減らします。添付文書では成人の場合、分2又は分4と書いていますが、効果は1日暴露量と相関するので、分割回数が多くても少なくて変わりません。トラフ値が高くなると副作用が起こりやすくなるので、分1〜分2で投与するのが一般的です。
ジスロマックSRは、PK-PD理論をもとに開発された薬剤で、2gを1回投与するだけで高い効果が持続します。(※販売中止、2021年3月経過措置期間を満了)
1日投与量を増やす!
これが投与設計時のポイント。投与回数にこだわる必要はありません。ただし、できれば1回にまとめた方が、利便性が良いと思います。複数回の投薬はコンプライアンスの低下を招く可能性があるし、点滴では頻回の穿刺、体動制限など患者さんの負担も増えるからです。基本的には、利便性や副作用、コストなどを考慮して投与回数を決定します。
まとめ

今回は抗菌薬の処方設計に欠かせないPK-PD理論についてまとめました。
本記事のポイント
- PK-PDは薬物動態(pharmacokinetics:PK)と 薬力学(pharmacodynamics:PD)
を組み合わせた理論、抗菌薬を効果的に投与するために必要な考え方 - PKは用法用量と血中濃度推移の関係
パラメータ:Cmax、AUC、T1/2 - PDは薬剤濃度と作用の関係
パラメータ:MIC、PAE - PK-PDパラメータ
①Cmax/MIC ②TIME above MIC(TAM) ③AUC/MIC - 濃度依存型と時間依存型
①濃度依存型抗菌薬(PAEあり)…Cmax/MIC、とにかく1回投与量をアップ!
②時間依存型抗菌薬(PAEなし)…TIME above MIC、こまめに繰り返し投与!
③時間依存性抗菌薬(PAEあり)…AUC/MIC、1日投与量を増やす、投与回数はケースバイケース!
PK-PD理論は効果的な抗菌薬療法をサポートするために必要です。ぜひ、身につけておきましょう♪

