今回のテーマはジスロマックとクラリスの使い分け!
ご存知のとおり、どちらもマクロライド系の抗菌薬です。
| 製品名 | ジスロマック錠250mg | クラリス錠200mg |
|---|---|---|
| 一般名 | アジスロマイシン | クラリスロマイシン |
| 略号 | AZM | CAM |
| 分類 | マクロライド系抗菌薬 | マクロライド系抗菌薬 |
| 構造 | 15員環 | 14員環 |
| 作用機序 | 細菌の70Sリボソームの50Sサブユニットと結合しタンパク合成を阻害する | 細菌の70Sリボソームの50Sサブユニットと結合しタンパク合成を阻害する |
| 抗菌スペクトル | ブドウ球菌属、レンサ球菌属、肺炎球菌、淋菌、モラクセラ(ブランハメラ)・カタラーリス、インフルエンザ菌、レジオネラ・ニューモフィラ、ペプトストレプトコッカス属、プレボテラ属、クラミジア属、マイコプラズマ属 | ブドウ球菌属、レンサ球菌属、肺炎球菌、モラクセラ(ブランハメラ)・カタラーリス、インフルエンザ菌、レジオネラ属、カンピロバクター属、ペプトストレプトコッカス属、クラミジア属、マイコプラズマ属 |
上記のように構造(ジスロマック:15員環、クラリス:14員環)が異なりますが、作用機序は同じ(蛋白合成)であるし、抗菌スペクトルも大きく変わりません。

では、両薬剤はどのように使い分けるのか?
下記5つの視点から、ジスロマックとクラリスの使い分けについて考察しました。
- 適応
- 剤型
- 投与方法
- 相互作用
- 妊婦への投与
順番に見ていきましょう。
ジスロマックとクラリスの適応

まず、1つ目の視点。ジスロマックとクラリスは適応が一部異なります。
(成人における適応のみ比較)
適応の数は、ジスロマックで16種類、クラリスで22種類になります。違い(太字部分)はいくつかありますが、押さえておきたいポイントは下記4点です。
- H.pyloriの除菌
- 非結核性抗酸菌症
- AIDSに伴うMAC症の発症抑制と治療
- 好中球性炎症性気道疾患
①H.pyloriの除菌療法はクラリスの専売特許
ですよね。一次除菌でPPI(またはPcab)とアモキシシリンに併用します。一方で、アジスロマイシンは除菌療法に適応がありません。ちなみに、クラリスが使えない場合はメトロニダゾールが代替薬(二次除菌療法)です。
MAC症(②と③)は適応の広さと選択順位が異なります
クラリスの適応は非結核性抗酸菌症(non-tuberculous mycobacteria:NTM)です。一方で、ジスロマックはAIDSに伴うMAC症になります。患者背景に違いがあるわけですね。ただそこまで大きな差ではありません。NTMは原因の約9割がMACとされているし、AIDSのように免疫抑制状態で発症しやすいからです。
それから、NTMの治療においてクラリス(CAM)は第一選択薬になります。一方で、ジスロマック(AZM)は代替薬の位置付けです。ここは押さえておきたいところ!
ガイドラインによると、基本レジメンは2剤併用療法です。CAMとエタンブトール(EB)を用います。AZMはCAMが使えない時に選択されるかたちです。
MAC症の治療
- CAM 500mg×2 (AI)+EB 15mg/kg×1 (AI)
- AZM 500-600mg×1 (AII)+EB 15mg/kg×1
(CAMが使えない時、薬物相互作用や不耐症等)
また、リファブチンやフルオロキノロン、アミノグリコシドなどを併用(3〜5剤)する場合もあります。投与期間は少なくとも12ヶ月です。
一方で、予防の場合はどうか?
適応があるのはジスロマックですが、実際にはクラリスも使います。治療と違って推奨グレードは同列の扱いです。
MAC症の予防
- AZM 1200mgを週1回投与 (AI)
- CAM 500mg×2 (AI)
- AZM 600mgを週に2回投与 (BIII)
④マクロライド系抗菌薬は、慢性閉塞性肺疾患(COPD)やびまん性汎細気管支炎(DPB)などに抗炎症作用を目的に使用されます。マクロライド少量長期療法というものです。
第一選択は、使用実績、エビデンスに優れたエリスロマイシン(EM)ですが、クラリスやロキシスロマイシン(RXM)、ジスロマック等を用いる場合もあります。この点、いずれも適応外使用ですが、クラリスロマイシンは2011年9月、厚労省保険局医療課より好中球性炎症性気道疾患(COPDやDPB等)に使用した場合、保険審査上認めるとの通知が出されています。
ガイドラインによると、クラリスの方が選択順位が高く、ジスロマックは代替薬という位置付けです。
びまん性汎細気管支炎
JAID/JSC感染症治療ガイド2023
第一選択
・EM経口1回200mg・1日2〜3回
第二選択
・CAM経口1回200mg・1日1〜2回
・RXM経口1回150mg・1日1〜2回
14員環マクロライド系薬が無効の場合、AZM経口1回250mg・週2〜3回投与を考慮する
ジスロマックとクラリスの剤型

続いて2つ目の視点。剤型に注目します。違いは以下のとおりです。
SR成人用ドライシロップ2gは販売中止になりましたね。となると、違いは2つです。
ジスロマックには①注射と②カプセル(小児)の剤型があります。
特に、注射製剤は現場で重宝されています
入院治療や重症の病態など、経口投与が適切でない場合にもマクロライド系薬を選択できるからです。キノロン薬を温存できるメリットが大きいですよね。
ジスロマック注の活用場面は大きく2つあります
- 重症肺炎(市中肺炎、レジオネラ肺炎等)
- 骨盤内炎症性疾患(入院治療)
①重症肺炎と②骨盤内炎症性疾患において起炎菌(疑いも含め)が非定型細菌の場合に用います。マイコプラズマやクラミジア、レジオネラなどですね。
もちろん、レンサ球菌(肺炎球菌)やインフルエンザ菌にも感受性があり効果が期待できますが、積極的には用いません。耐性化が進んでいるし、ほかに最適な治療薬(βラクタム薬など)があるからです。
ジスロマック注は入院治療においてガイドラインでも推奨されています
非定型肺炎
(単剤) AZM点滴静注1回500mg・1日1回細菌性肺炎か非定型肺炎か明らかでない場合
(併用)βラクタム薬+AZM点滴静注1回500mg・1日1回骨盤内炎症性疾患
JAID/JSC感染症治療ガイド2023
(クラミジア・トラコマティスの関与を強く疑う場合)
・他剤±AZM点滴静注1回500mg・1日1回
その後、AZM経口1回250mg・1日1回へ切り替え
このように、剤型の違いに注目すると、ジスロマックは注射薬の設定がある点でクラリスよりも優位性があります。入院治療や経口投与が困難な場合に選択できるのが魅力です。
ジスロマックとクラリスの投与方法

続いて3つ目の視点。投与方法を比較しましょう。
(成人における部分のみ)
パッと見てわかるように、ジスロマックはややこしいですね。複数ある適応に合わせて投与方法と期間が異なるからです。また、注射の使い方が煩雑ですね。適応ごとに投与期間がまちまち…。
一方で、クラリスはわかりやすいです。ピロリ菌の除菌は別枠として、一般感染症とMAC感染症の2パターン。比較的シンプルですね。
さて、投与方法の違いからどう使い分けるのか?
やはり、服薬アドヒアランスに注目ですかね。
この点、ジスロマックの方が優れています。1日1回と投与回数が少なく、投与期間も短めの設定だからです。患者さんの服薬負担が軽減できます。
では、なぜジスロマックは分1で良いのか?
ご存知のとおり半減期が長いからです。以下のように大きく異なります。
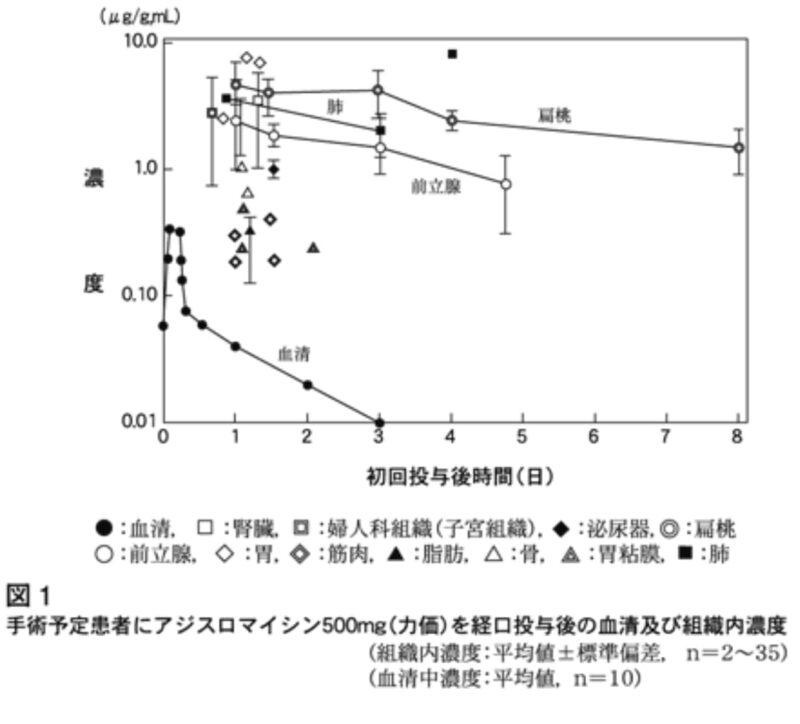
同様に、投与期間が短縮できるのはなぜか?ジスロマックは組織移行性が良く、3日間の投与で効果が7日間程度続くからです。下図のように血清に比べて組織内濃度が高く、持続性を示します。ここがメーカーの売りですね。

また、組織移行性の良さは分布容積の高さにも表れています。かなり違いますね。
このように、投与方法に注目すると、半減期が長く組織移行性に優れるジスロマックは服薬アドヒアランスの点で有用です。週1投与のメリットを活かしてMAC予防や、単回使用の利点を生かして尿道炎や子宮頸管炎に使えるのが強みだと思います。
ジスロマックとクラリスの相互作用

続いて4つ目の視点!相互作用を比べてみましょう。
クラリスは併用禁忌や併用注意が多い
ご存知のとおりですね。CYP3Aとp糖蛋白の影響を強く受ける代表的な薬剤です。最初、薬剤名を羅列しようと試みましたが断念しました。書き切れません…。
注意すべき併用薬といえば
やはりベルソムラですかね。あとは循環器系の薬を飲んでる人も気をつけたいです。ブリリンタ(抗血小板薬)とコララン(慢性心不全)、アドシルカ(肺高血圧症)等が併用禁忌になります。クラリスが処方されたら処方箋と睨めっこの状態がしばらく続きますよね。
一方で、ジスロマックはCYPの相互作用に関して記載がありません
ここが両薬剤の大きな違いですね。構造は似てますが、CYPの影響が確認がされておらず、以下のように、「他のマクロライド系薬において〜」のくだりがあるくらいです。
他のマクロライド系薬剤において、下記薬剤による相互作用が報告されている。 なお、本剤のチトクロームP450による代謝は確認されていない。
1)テオフィリン、ミダゾラム、トリアゾラム、カルバマゼピン、フェニトイン 2)エルゴタミン含有製剤
ジスロマック錠 添付文書
では、相互作用の違いからどのように使い分けるか?
基本的には併用薬の種類から使い分けるかたちです。といっても、ジスロマックの方が断然使いやすいのは明らかですよね。クラリスのように神経質にならなくてもいいのが最大の魅力だと思います。
ジスロマックとクラリス:妊婦への投与


最後に5つ目の視点です。ジスロマックとクラリスでは妊婦における投与の安全性に違いがあります。添付文書とリスクカテゴリー(米国FDA、オーストラリアTGA)の比較は下記です。
▽FDA分類
- A:ヒト対照試験で危険性が見出されていない
- B:ヒトにおける危険性の証拠がない
- C:危険性を否定できない
- D:危険性を示す確かな証拠がある
- X:妊娠中は禁忌
参考)FDA pregnancy category
▽TGA分類
FDA分類と同じように、A、B、C、D、Xの5段階に分かれ、Aは使用実績がありほぼ安全、Xは禁忌です。Bは動物実験の結果により3つのサブグループに分類されています。
詳細は下記をご覧くださいね。
The Australian categorisation system for prescribing medicines in pregnancy.
クラリスは動物実験で胎児毒性あり
添付文書ではどちらも「治療上の有益性が危険性を上回る」と判断される場合に投与と記載されていますが、違いはクラリスは動物実験で胎児毒性が認められている点です。
妊婦又は妊娠している可能性のある女性には、治療上の有益性が危険性を上回ると判断される場合にのみ投与すること。動物実験で、母動物に毒性があらわれる高用量において、胎児毒性(心血管系の異常、口蓋裂、発育遅延等)が報告されている
クラリス錠、添付文書
妊娠中の投与に関する安全性は確立していないので、妊婦又は妊娠している可能性のある婦人には、治療上の有益性が危険性を上回ると判断される場合にのみ投与すること。
ジスロマック錠、添付文書
同様に、FDAとTGAのリスクカテゴリーによると、クラリスロマイシンの方が危険性が高く設定されています。動物実験で胎児への悪影響が認められているからです。
2015年6月にFDAの分類は廃止されました。同じカテゴリー内に、情報が不足したものから具体的リスクが明記されたものまで、リスクにばらつきがあったためです。現在は薬剤ごとに具体的なリスクの記載が義務付けられています。
このように、両薬剤は動物実験の危険性が異なります。
では、ヒトの研究ではどうか?
アジスロマイシンは、現時点において主要な先天性異常、流産、母体または胎児における有害事象は確認されていません。
一方で、クラリスロマイシンは157人の妊婦を対象とした前向き研究で、催奇形性の発生率が自然発生率と変わらないという結果でした。しかし、自然流産の発生率は予想範囲内であるものの、対照群よりも高かったと報告されています(14% vs 7%)
どのように判断すべきか?
今後の研究が待たれる状況ですが、現時点ではどうしてもクラリスを選択すべき症例を除き、妊婦の方にはジスロマックの選択が望ましい(電子添文:有益性投与)と考えられます。
まとめ


今回はジスロマックとクラリスの使い分けについて、5つの相違点から解説しました。
ポイントは下記のとおりです
- 適応)一般感染症…共通、H.pylori除菌…CAM、NTM…CAM≧AZM、DPB…CAM>AZM
- 剤型)AZM…注射が魅力、重症肺炎や骨盤内炎症性疾患等に
- 投与方法)AZM…1日1回・短期間、服薬負担が少ない、MAC発症予防や尿道炎、子宮頸管炎に有用
- 相互作用)AZM<CAM、AZMの方が使いやすい
- 妊婦への使用)AZM ≧ CAM(安全性)
※CAM…クラリス、AZM…ジスロマック
上記考察から、クラリスを選択する場面はH.pylori除菌、それからNTM、DPB等では優先的に用います。そのほかは、ジスロマックの方が使い勝手が良いと思いました。投与回数が少なく短期間で治療が完了するし、相互作用も少ないので。
同じマクロライドですが、意外と違いがあります。記事を書き終えて、患者背景や病態、併用薬等からどちらの選択が望ましいのか、考えるのは結構面白いと感じました^ ^

